Dina ömma muskler är inte spända, de är inflammerade

Här följer ett gästinlägg av Kostdoktorns gästskribent Per Bylund, leg kiropraktor. Till vardags driver Per en mottagning i Hudiksvall.
De flesta som har eller har haft besvär med långvarig muskelsmärta brukar beskriva det som att musklerna känns spända. Detta verkar också vara uppfattningen hos de flesta terapeuter och vårdgivare som arbetar med muskelrelaterade besvär, och som patient får man därför ofta höra att ömmande muskler är överaktiva, medan andra är underaktiva. Det är intressant hur vidspridd denna uppfattning blivit, särskilt hos yrkesverksamma, då det egentligen inte finns någon vetenskaplig evidens bakom påståendet att muskelsmärta skulle bero på graden av muskelaktivitet.
Förklaringsmodeller för muskelsmärta som utgår från att musklerna ömmar för att de är för spända/sammandragna vilar därför på en falsk premiss, och leder idag till att fel åtgärder tillsätts för att råda bot på de bakomliggande problemen. Detta är en möjlig förklaring till varför patienter med kronisk muskelsmärta fortfarande har ont, trots att de “provat allt”, både fysioterapi, kiropraktik, läkarvård, naprapati eller diverse alternativmedicinska åtgärder.
Den vanligaste smärtdiagnosen som brukar kopplas till muskelspänning är trapeziusmyalgi, ett tillstånd som karaktäriseras av smärta och ömhet över kappmuskeln, trapezius. Dessa patienter får ofta höra just att smärtan kommer av att de omedvetet “går och spänner sig”, eller andra mer invecklade förklaringar baserade på teorier om hur obalanser mellan olika leder och muskelgrupper gjort att trapezius blivit för spänd genom överbelastning.


Den forskning vi har på trapeziusmyalgi visar att graden av muskelspänning inte förklarar smärtan, det syns särskilt tydligt i studier där man injicerat muskelavslappnande medel direkt in i muskeln, vilket inte visats ge någon smärtlindrande effekt över placebo. Musklerna gör alltså inte ont för att de är spända eller överaktiva, utan det verkar istället handla om inflammation, och förjhöjda halter av inflammationsmarkörer är något som konsekvent har uppmätts kring smärtande muskler. Injicering av pro-inflammatoriska ämnen och signalmolekyler har visats ge muskelsmärta i experimentella studier och det finns också kliniska studier som visar på (tillfällig) smärtlindring överträffande placebo vid behandling med direktverkande diklofenak (ett anti-inflammatoriskt läkemedel). Muskelvärk och inflammation ser ut att hänga ihop, och jag misstänker att kroppen har goda skäl till varför.
Vi glömmer ofta att smärta egentligen inte är ett problem, utan en funktion med syftet att få oss till att undvika det som triggar smärtsensationen. En livsviktig mekanism som ur ett evolutionärt perspektiv är så pass gammal att vi delar den med vår senaste gemensamma förfader hos plattmaskarna som vi gick skilda vägar från för mer än 500 miljoner år sedan. Smärta är kroppens sätt att varna oss för en aktuell eller potentiell fara och är ursprungligen en reflexmekanism som leder till ett undvikande beteende. Betydelsen av detta trivialiseras ofta, och rådande paradigm för smärtbehandling enligt det som kallas för den biopsykosociala modellen utgår ifrån att smärt-relaterade problem inte har så mycket att göra med vävnadsstatus. Den underliggande premissen verkar vara att kronisk muskelvärk inte tjänar något egentligt syfte idag utan är maladaptivt.
Min teori är att muskelsmärta istället här kan vara en adaptiv signalmekanism, med syftet att få oss till att undvika mekanisk belastning under den tid när den affekterade vävnaden samtidigt hanterar en inflammatorisk process. Att vi för att bli fria från kroniska smärtbesvär först och främst behöver se till orsaken bakom inflammation, innan vi börjar problematisera kring belastning och se över rehabiliteringsstrategier. Det finns två primära anledningar till varför inflammation och mekanisk belastning fundamentalt sett är inkompatibla med varandra, och jag kommer att diskutera dessa nedan för dem som är nyfikna på mekanismerna.
Immunologisk omprogrammering av muskelceller
Ett karaktärsdrag för celler som svarar på pro-inflammatorisk stimulans, vare sig de är hud-, muskel-, ben- eller blodceller är att de antar en mer immunologisk fenotyp. Det innebär att musklerna i detta fall tillfälligt anpassar sin funktion till att mer efterlikna den hos immunceller. Utmärkande för detta är exempelvis ett skifte mot icke-insulinberoende näringsupptag samt att ett reciprokt antal av dess mitokondrier omriktas från syntes av ATP (energi) till mer försvarsinriktade funktioner så som exempelvis bildning av syreradikaler (ROS). Övergång mot icke-insulinberoende näringsupptag (insulinresistens) ger försämrad förmåga för musklerna att anpassa sitt näringsupptag utefter aktivitet (via skifte från syntes av GLUT4 till GLUT1), vilket är samma sak som händer i större skala vid diabetes typ-2. Omriktning av cellernas mitokondrier mot syntes av ROS ger sämre förmåga till att bilda energi för muskelarbete då vi får en partiell blockering av oxidativ metabolism som står i proportion till antalet mitokondrier som inte kan utföra ATP-syntes. Musklerna tvingas till en kompromiss där deras förmåga att hantera mekanisk belastning sätts ner till fördel för uppreglering av mer immunologiska funktioner.
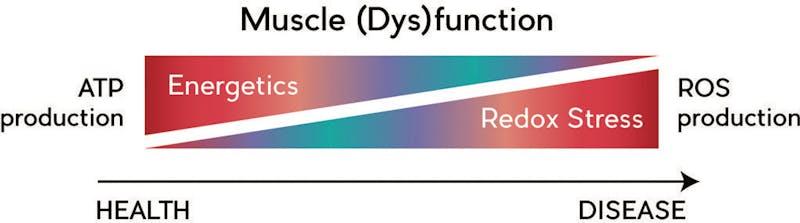


Nedsatt oxidativ förbränning gör att cellerna måste lita mer på icke-oxidativa mekanismer för att tillgodose sina energibehov vilket essentiellt begränsar dem till fermentering av glukos i en process som kallas glykolys. Glykolys är det enda sättet som cellerna kan bilda ATP utanför mitokondrierna och sker via en serie enzym-krävande reaktioner som i slutändan ger oss pyruvat och en nettoproduktion av 2 ATP per glukosmolekyl. Detta motsvarar dock endast ca 5% av den totala energipotentialen för glukos, och i frånvaro av inflammation oxideras pyruvat mot ytterligare 28 ATP (resterande 95 E%) i mitokondrierna.
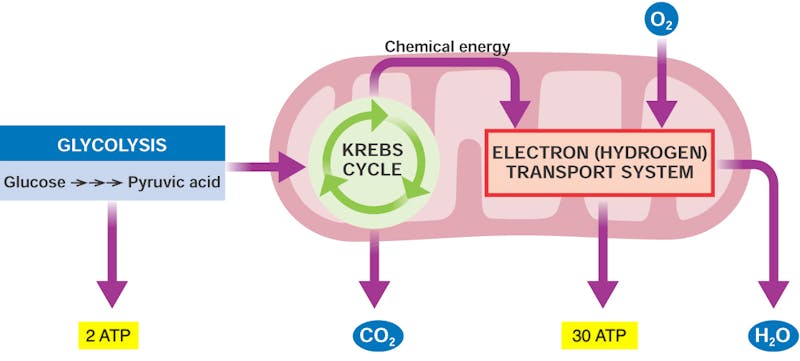


Musklernas huvudsakliga energidepå består av glukos bundet i form av glykogen och då inflammation blockerar oxidativ metabolism måste cellerna förbränna en större mängd glukos för att nå upp i samma mängd ATP. Det går därför väldigt fort för musklerna att tömma sina energireserver när de står under pro-inflammatorisk stimulans, vilket förklarar ett fenomen vi ser kopplat till muskelvärk nämligen nedsatt muskulär uthållighetskapacitet. Höga blodnivåer av pro-inflammatoriska signalmolekyler är därför också kopplat till sämre prestationsförmåga hos exempelvis löpare och cyklister, via snabbare tömning av muskelglykogen.
Glykolys genererar stora mängder vätejoner och när oxidativ metabolism är blockerad tar pyruvat istället upp dessa via ett enzym som heter laktatdehydrogenas (LDH) och bildar laktat (mjölksyra) som sedan till stor del lämnar cellen, kanske för att inte störa pH-värdet. På utsidan av cellerna kan laktat lagras i små mängder utan några nämnvärda metabola konsekvenser, och förhöjda nivåer av laktat är något som konsekvent har uppmätts vid muskelsmärta av icke-traumatiskt urpsrung i den omkringliggande muskelbindväven (fascian). Man trodde tidigare att detta var p.g.a. lokal cirkulationssvikt eller bara ett spår av överbelastning, men då dessa teorier inte verkar hålla letar man andra förklaringsmekanismer och ökad glykolytisk aktivitet trots frånvaro av syrebrist, vilket även kallas för “The Warburg Effect” i andra sammanhang, kan eventuellt vara svaret.
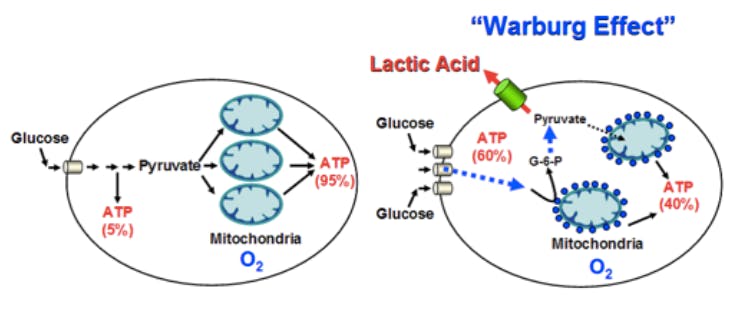


Laktat är egentligen ingen restprodukt, vilket man tidigare trott, utan kan återanvändas för energiproduktion. När den inflammatoriska stimulansen upphör kan det tas upp igen av musklerna och återbildas till pyruvat via LDH för att sedan oxideras mot energi i mitokondrierna. Laktat kan också via cirkulationen ta sig från musklerna till andra vävnader, t.ex. till hjärnan och hjärtmuskeln där det kan förbrännas mot energi. Det kan även återbildas mot glukos i levern via glukoneogenes i en process som kallas för Cori-cykeln (vilket nyttjas främst vid intensivt muskelarbete och vid fasta), eller lämna kroppen genom urinen via njurarna. Dessa mekanismer verkar dock inte nyttjas i tillräcklig utsträckning hos patienter med muskelvärk och varför laktat stannar kring musklerna är ännu oklart. Kanske är det för att den inflammatoriska stimulansen är systemisk och således även försvårar laktat-oxidering i andra vävnader och att återbildning mot glukos via Cori-cykeln kostar mer energi än vad det ger. Glukoneogenes från laktat genererar nämligen en nettoskuld på 4 ATP per återvunnen glukosmolekyl vilket gör att kroppen kanske ogärna nyttjar denna mekanism här. Utsöndring via njurarna är också uteslutet i detta läge då det skulle leda till en förlust på 28 ATP per tappad laktatmolekyl.
Det laktat som blir kvar kring musklerna kanske är konsekvensen av att inflammation både ökar produktion och samtidigt blockerar förbränning, och att kroppen spar energi genom att vänta ut inflammationen för att sedan oxidera laktat i samma vävnad som det bildats. En annan förklaring kan vara att laktat avsiktligen lagras utanför inflammerade muskler för att uppregla olika funktioner hos omkringliggande makrofager, en typ av immuncell som via både pro- och antiinflammatoriska funktioner är involverad i vävnadsläkning och försvar mot mikroorganismer. Makrofager verkar också vara en essentiell länk som kopplar ökade nivåer av laktat till ökad smärtkänslighet i muskler.
Mekanismen verkar här vara att laktat i kombination med andra cellsignaler på energibrist och ineffektiv förbränning ger upphov till muskelvärk bl.a. via aktivering av pH-känsliga jonkanaler (t.ex. ASIC3). Ökade nivåer av ROS kan också ge smärtsignalering via aktivering av ROS-känsliga jonkanaler (t.ex. TRPV1). Då både laktat och ROS även ökar vid muskelarbete kanske kopplingen till smärtsensation är en mekanism för att avbryta muskelarbete innan det har potential att orsaka skada pga lokal energibrist.
Känsla av trötthet tjänar kanske också ett energisparande ändamål och är något som verkar gå hand i hand med muskelsmärta. Det finns exempelvis ett stort överlapp mellan vidspridd muskelsmärta (fibromyalgi) och kroniskt trötthetssyndrom (Intressant är också den höga förekomsten av mag/tarm-symptom hos båda dessa patientgrupper). Kanske är den gemensamma nämnaren här ineffektivt bruk av energiresurser, då vi finner ökade halter av laktat hos båda dessa patientgrupper, inte bara i musklerna utan också i hjärnvätskan, vilket tyder på ett bredare inflammatoriskt påslag som involverar centrala nervsystemet. Låg-gradig inflammation av centrala nervsystemet kan eventuellt också vara orsaken bakom ett fenomen som ofta är kopplat till kronisk smärta, central sensitisering, vilket ger ökad smärtkänslighet, kanske som en del i mekanismen kroppen använder för att få oss till att undvika mekanisk belastning under inflammation.
Påverkan på intramuskulär tryckdynamik
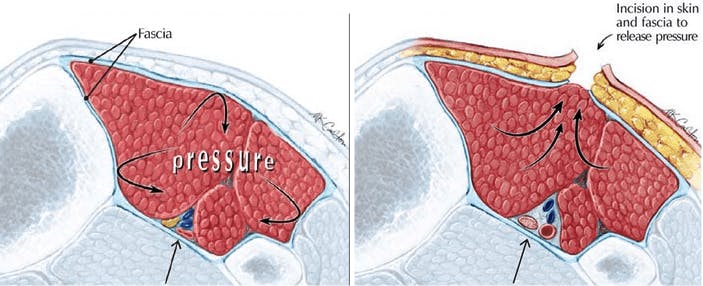
Ineffektiv och otillräcklig ATP-syntes är dock troligen inte det enda som muskelsmärta varnar oss för och ytterligare en potentiell anledning om varför det är i kroppens intresse att undvika muskelarbete under inflammation är p.g.a. att det intramuskulära trycket kan vara förhöjt då musklerna svullnat under fascian. Svullnad är resultatet av ökad vätskeinfiltration och är något som kroppen gör för att underlätta passage av immunceller från cirkulationen till den affekterade vävnaden. Förändringar i muskeltryck kan påverka muskelns mekaniska egenskaper och kan bli problematiskt vid belastning då muskelkontraktion ger ytterligare tryckökning när den kontraherade muskeln expanderar, vilket då kan nå nivåer som överskrider hållfastheten av den omslutande fascian och orsaka det som kallas för muskelbråck.
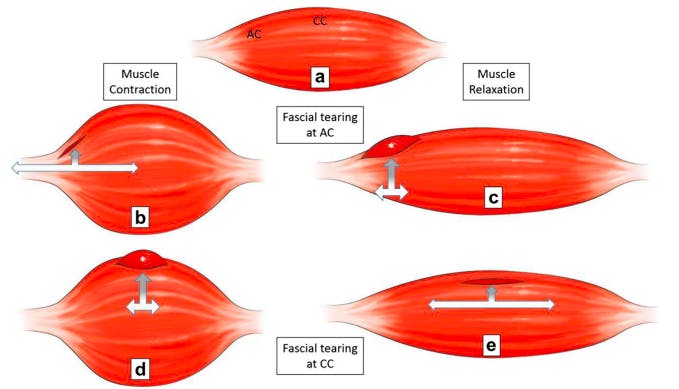


Det är dock här inte bara graden av muskelsvullnad som orsakar tryckökningen, utan den omslutande fascian uppvisar ibland tecken på fibros vid muskelvärk, ett tillstånd där fascian tjocknar och hårdnar, vilket gör att muskelsvullnad leder till större tryckökning då fascian blir mindre elastisk/eftergivlig. Detta kan innebära risk för muskelskada vid exponering för stora accelerationskrafter, och kan potentiellt även leda till snabbare utmattning vid muskelarbete då muskeln vid kontraktion även tvingas arbeta mot ett expansionsmotstånd från muskelfascian.
Viktigt att notera här är att fibros är en metabol process som verkar vara kopplad till inflammation och defekt vävnadsomsättning, och har kanske inte lika mycket att göra med exempelvis stillasittande och brist på rörelse som många tror. Det verkar vara ett metabolt problem med belastningsmekaniska konsekvenser och är troligen inget vi bara kan stretcha eller massera bort.
Den bidragande effekten av intramuskulärt tryck vid muskelvärk är dåligt undersökt i litteraturen, men denna variabel skulle potentiellt kunna förklara fenomenet “trigger-punkter” och känslan av muskelspänning som många upplever. En intressant observation vid injektion av muskelavslappnande medel i ömma muskler är att även då det inte verkar ge någon klinisk förbättring ger det en höjning av tröskeln för smärta vid manuellt tryck, vi kan alltså trycka hårdare på muskeln innan vi får aktivering av smärtreceptorer. Alla muskler har en form av viloaktivitet vilket ger ett visst bidrag till det intramuskulära trycket, och då den aktiva substansen (Botox) selektivt hämmar muskelkontraktion tyder detta på att ökning av muskeltrycket potentiellt är vad som ger smärta vid tryck över trigger-punkter och kanske också vid tyngre belastning. Att Botox-injektion inte ger någon klinisk förbättring kan ha att göra med att det procentuella bidraget från muskelns viloaktivitet till det samlade muskeltrycket är minimalt.
Fascia är rik på smärtnerver och det känns rimligt att tänka att dessa kanske finns där till viss del för att varna oss när trycket ligger nära till att överskrida vävnadens hållfasthet när muskel expanderar vid kontraktion eller hamnar under yttre tryck. Det är möjligt också att större tryckökningar kan påverka blodtillförseln till muskeln och orsaka smärta via syrebrist då det når nivåer som överskrider artärtrycket i vila eller under arbete (liknande det som händer vid kroniskt kompartmentsyndrom). Forskningen ger dock ingen konsekvent bild när det gäller den potentiella kopplingen mellan muskelsmärta och cirkulation. Kanske är detta för att det vi idag kallar för idiopatisk muskelvärk (vanlig muskelsmärta) är en mer heterogen diagnosgrupp än vad vi tidigare trott, att olika mekanismer kan vara drivande, men att inflammation är den gemensamma nämnaren.
Den potentiella kliniska betydelsen av intramuskulärt tryck vid kronisk muskelvärk syns när vi tittar på studier på fasciektomi, en kirurgisk metod där vi lättar på muskeltrycket genom att öppna muskelfascian. Denna metod har visats ge stor smärtlindring vid lokal smärta i sätesregionen samt vid smärta över trapezius efter whiplash-trauma. Dessa resultat ska dock ses med kritiska ögon, p.g.a. frånvaron av kontrollbehandling. En potentiell bieffekt av ingreppet är också nedsättning av muskelfunktion och styrka då en av funktionerna för muskelfascia är just att underlätta kraftproduktion i musklerna via hydrauliska mekanismer.


Sammanfattning
Så, även om ömmande muskler nu inte är spända är det intressant att känslan av muskelspänning fortfarande korrelerar starkt med graden av smärta, samt verkar också till viss del kunna förutspå en kommande smärtepisod. Detta alltså trots att känslan av muskelspänning inte verkar motsvara faktiskt muskelspänning. Samma sak gäller känslan av muskelstelhet, vilket ofta inte motsvarar faktisk rörelsebegränsning utan tros vara en psykomotorisk skyddsmekanism. Känslan av trötthet verkar inte heller ge ett rättvist mått på våra faktiska energidepåer. Så vad är det som pågår här?



Något vi ofta glömmer är att våra sinnens primära uppgift inte är att ge oss en perfekt spegelbild av verkligheten, utan att berätta för oss hur vi ska interagera med den. Vad vi upplever är alltså inte alltid samma sak som vad som är, och de signaler som kroppen skickar till vår hjärna säger oss egentligen mer om hur kroppen vill att vi hanterar ett problem än om problemets faktiska natur eller vad som från grunden orsakat det (vilket är betydligt mer komplicerat idag, än vad det var för kanske 100.000 år sedan då inflammatoriska processer troligen var av en mer övergående natur).
Känslan av att musklerna är spända, stela och trötta kanske mer är kroppens sätt att tala om för oss att vi bör undvika muskelspänning, specifika rörelser samt överlag fysisk belastning under en tid då vi hanterar en inflammatorisk process. Det kan alltså vara så att belastning i olika former potentiellt inte är orsaksdrivande vid muskuloskeletala åkommor, utan kopplingen mellan belastning och skada kanske mer beror av inflammations-status än belastningsgrad. Perspektivet om sänkt belastningstolerans snarare än överbelastning.
När vi tittar på träning och rehabilitering har belastning visats ha inflammationsdämpande funktioner, bl.a. via nedreglering av pro-inflammatoriska receptorer. Men om träning bedrivs vid samtidig inflammation kan det dock vara så att vi då tvingar kroppen till en ogynnsam kompromiss gentemot inflammatoriska funktioner när vi då utsätter den för högre grad av fysisk belastning när den står under ett inflammatoriskt hot.
Med det sagt har träning och fysisk belastning en viktig roll vid rehabilitering, exempelvis då långvarig inflammation kan göra att vi får ett minskat antal fungerande mitokondrier, kanske då de “svälter” när de inte kan oxidera sitt huvudsakliga närings-substrat (pyruvat) under långvarig inflammation.
Träning som samtidigt utmanar både oxidativ och icke-oxidativa mekanismer för ATP-syntes (som ökar bildningen av substrat för mitokondrierna i en snabbare takt än de klarar att oxidera), så som exempelvis tung, intensiv styrketräning kan potentiellt göra att musklerna bildar fler och mer funktionella mitokondrier (långvarig lågintensiv träning kan potentiellt ha motsatt effekt). Detta kan vara en möjlig väg till att återfå muskelkapacitet efter långvariga smärtbesvär samt att minska risken för framtida problem då vi driver muskeln från en immunologisk till en mer biomekanisk fenotyp, när orsaken till inflammation är hanterad. Livsstils-riktade åtgärder som ser till faktorer som inverkar på graden av systemisk inflammation, så som kost och sömn är alltså grundläggande för att påföljande rehabiliteringsträning ska ge resultat.
Välkommen att ställa frågor och diskutera i kommentarsfältet!
Tillägg
Många har i kommentarerna bett Per om praktiska livsstilsråd, särskilt vad man bör äta. Här är hans svar, mer kommer i senare inlägg:
Jag förstår att det är många som undrar över det praktiska när det gäller kost-smärta, och det är något jag kommer försöka skriva om i kommande inlägg. Det är ett svårare område att beträda evidensmässigt, när man går in på ”ät det här men inte det där”, och jag misstänker att genetik spelar en stor roll på individnivå, när vi tittar på vilka områden och kulturer vi härstammar från rent evolutionsbiologiskt. Men ett svepande och kortfattat råd är att äta kött och grönt, och utesluta allt annat. Det är troligtvis onödigt restriktivt i de flesta fall, men gör också att de flesta generellt svarar på det.






















