Allt du behöver veta om insulinresistens
Insulinresistens är ett mycket vanligt tillstånd som ofta går hand i hand med fetma, pre-diabetes, typ 2-diabetes, PCOS, hjärtkärlsjukdom och andra metabola sjukdomar som högt blodtryck och icke alkoholrelaterad fettlever.
Har du fått höra att du har insulinresistens? I så fall är du inte ensam.
Data från NHANES 2003-2006 visar att 34 % av USA:s befolkning har insulinresistens (även kallat metabolt syndrom).1 När vi tittar på personer med fetma är siffrorna ännu mer skrämmande. 50 % av vuxna med fetma och 70 % av alla kvinnor med fetma har insulinresistens. Bland vuxna med typ 2-diabetes stiger förekomsten av insulinresistens till över 80 %.2
Många människor som har sjukdomen är omedvetna om det.
Ett annat oroande faktum är att insulinresistens länkas till en ökad risk för vissa cancerformer, Alzheimers, mental ohälsa och andra kroniska sjukdomar.3
Varför får man då insulinresistens? Hur vet du om du lider av det? Och vad kan du då göra åt det?
Denna guide förklarar vetenskapen bakom insulinresistens, hjälper dig att förstå varför det uppstår och tipsar även om vad du kan göra för att få diagnosen på ett tidigt stadie – innan allvarliga sjukdomar som typ 2-diabetes utvecklas.
Vad är insulinresistens?
Insulinresistens innebär att din kropps celler inte effektivt kan svara på hormonet insulin som cirkulerar i kroppen. Detta får bukspottkörteln att utsöndra ännu mer av detta viktiga hormon i ett försök att hålla ditt blodsocker på en stabil nivå.
Insulinet har många uppgifter. Den främsta är att hålla vårt blodsocker inom mycket strikta ramar – det kallas blodsockerreglering eller homeostas. Både för höga och för låga värden är nämligen farliga och kan skada kroppen. När blodsockernivån stiger ökar mängden insulin. När blodsockernivån sjunker minskar mängden insulin. Då höga insulinnivåer länkas till flera kroniska sjukdomar är det helt logiskt att lägre insulinnivåer bör vara bättre för din hälsa på lång sikt.4
Insulin gör det även möjligt för den glukos som finns i blodet att användas som bränsle av cellerna eller lagras som glykogen i muskel- och leverceller. Sjunkande insulinnivåer signalerar till levern att det är dags att tillverka mer glukos (glukonoegenes) och stigande insulinnivåer gör att glukostillverkningen i levern avstannar.
En annan viktig uppgift insulinet har, är att reglera fettinlagringen. När insulinnivåerna är höga, stimuleras fettcellerna att ta upp glukos och omvandla det till fett (lipogenes). Därefter, när insulinet ligger på en låg nivå, är det möjligt för kroppen att ta fettet ur lagren och använda det som bränsle.5
För den som är metabolt frisk flyter denna process på utan problem. Den ser till att det alltid finns bränsle till kroppen. Problemet uppstår när vår metabolism inte fungerar korrekt, vilket enligt vissa forskares bedömning omfattar så många som 88 % av alla amerikaner.6
Den andra viktiga delen för att förstå insulinresistens är den sjukdom som den ofta sammanfaller med: hyperinsulinism. När våra kroppar exponeras för ett konstant tillskott av glukos, utsöndras insulin konstant och på en kroniskt hög nivå vilket ger hyperinsulinism.7
Det är eventuellt en bidragande orsak till insulinresistens.
Hur uppstår insulinresistens?
Det har visat sig att genetiska och miljömässiga riskfaktorer samt livsstilen bidrar till utvecklingen av insulinresistens.8
En del människor kan vara mer genetiskt benägna att utveckla insulinresistens, men den största påverkan beror troligen på förändringarna av vår kost de senaste årtiondena. Ökat tillgänglighet till billig, energität mat och dryck kan ha fått hela befolkningar att anamma en ohälsosam livsstil med en hög konsumtion av socker och andra raffinerade kolhydrater. Kolhydraterna omvandlas till stora mängder glukos som vi kanske inte behöver, vilket för med sig att en stor del av glukoset istället lagras i våra celler eller som fett.
Forskare har kartlagt flera mekanismer som bidrar till utvecklingen av insulinresistens. Trots att vi ofta tänker på insulinresistens i termer som insulinets effekt på blodsockerregleringen, är en av huvudorsakerna faktiskt en störd fettsyrametabolism.
Vetenskaplig evidens tyder på att fettsyror ansamlas i muskel- och leverceller på ett felaktigt sätt, vilket i sig stör dessa cellers förmåga att svara på insulin och ta upp glukos.9 En av de största frågorna är därför: hur invaderar ett överskott av fettsyror muskel- och levercellerna?
En mekanism involverar överkonsumtionen av socker, speciellt fruktos, och särskilt i form av ett överdrivet kaloriintag.10 På många olika sätt, utanför omfattningen av denna artikel, tros detta leda till en överdriven produktion av fett i levern, vilket i sin tur leder till ökad insulinresistens.
Detsamma gäller troligen för en kost rik på både kolhydrater och fett, när det gäller överkonsumtion av kalorier. Vissa studier visar att speciellt mättat fett, i högre grad än MUFA och PUFA, är bovarna i dramat som orsakar insulinresistens.11
Det är dock viktigt att notera att ingen av dessa studier inkluderade intag av mättat fett i samband med lågkolhydratkost. Studier från verkliga livet visar att lågkolhydratkost utan restriktioner av mättat fett förbättrar, eller till och med normaliserar, markörerna för insulinresistens.12 Detta pekar på att det kanske inte är det mättade fettet i sig som är problemet, utan snarare kombinationen av mättat fett och ett högt intag av kolhydrater.
Dessutom, som vi tar upp i vår evidensbaserade guide om mättat fett, kan vi inte hänvisa till mättat fett som en enda sak. Det mättade fettet vi hittar i kakor, bullar och andra bakverk påverkar kroppen på ett helt annat sätt jämfört med det mättade fett som förekommer naturligt i kött och mejeriprodukter.
Slutligen är det viktigt att förstå att förhöjt insulin i sig själv kan förvärra insulinresistens.13 Detta skapar en ond cirkel av insulinresistens och hyperinsulinism som troligen förvärras av pågående kaloriöverskott och viktuppgång.
Symtom på insulinresistens
Insulinresistens visar inga uppenbara symtom på ohälsa.
Det främsta symtomet hos de flesta (innan diagnosen för pre-diabetes eller fullt utvecklad typ 2-diabetes har ställts) är ökad bukfetma, vilket många är omedvetna om.14
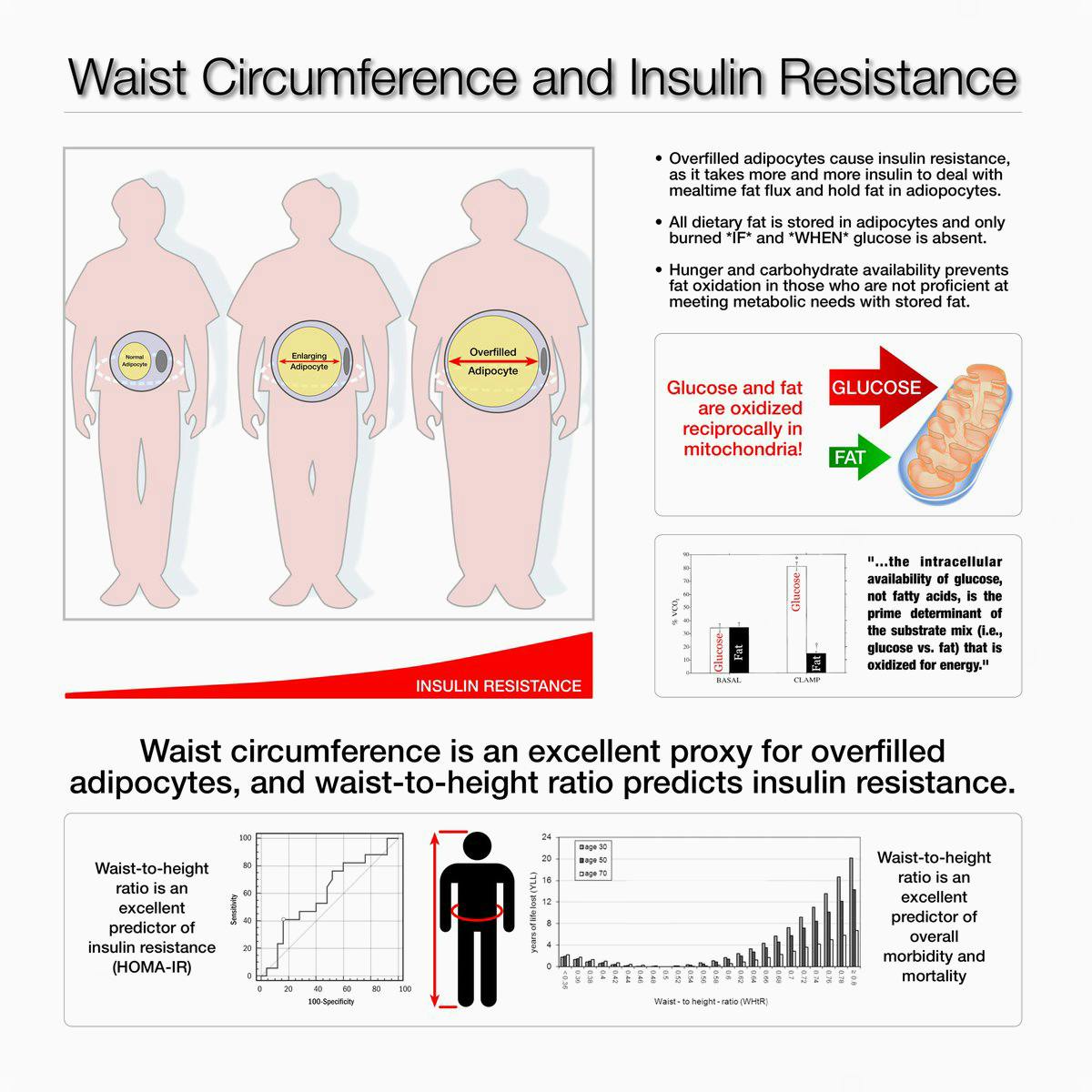
En rådande teori om hur insulinresistens förvärras är att vi alla har en gräns för hur mycket fett som kan lagras i våra fettceller. När denna gräns har nåtts börjar vår kropp att lagra fett på mindre lämpliga ställen, särskilt runt organen i buken (t ex lever och bukspottkörtel) och i bukhålan. Detta kallas viceralt fett och när det ökar är det ett säkert tecken på insulinresistens.15
Andra subtila tecken på insulinresistens kan vara mörka, torra fläckar i ljumskarna, armhålorna eller i nacken (akantos nigricans).16 Hudflikar, ofta förekommande i nacken eller armhålorna, kan också vara tecken på insulinresistens för en del. Dessa tros uppstå på grund av att insulin stimulerar celltillväxt.17
Utöver dessa symtom mår de flesta människor bra i ett tidigt stadie av insulinresistens. Det är inte förrän när blodsockret till slut börjar stiga som andra symtom på högt blodsocker och typ 2-diabetes börjar visa sig: behov att kissa ofta, ökad törst, trötthet och ökad hunger.
När någon får diagnosen typ 2-diabetes har de troligen haft insulinresistens, eller kronisk hyperinsulinism – under flera år, kanske till och med mer än ett årtionde.
Sjukdomar som associeras med insulinresistens
Följande hälsotillstånd kopplas till insulinresistens:
- Fetma — Insulinresistens hänger samman med höga insulinnivåer som kan leda till ökad kroppsvikt och fetma, som i sin tur leder till ökad insulinresistens. På så sätt skapas en ond cirkel.18
- Graviditet — Många kvinnor visar tecken på insulinresistens när de är gravida, särskilt under den sista tredjedelen av graviditeten.19 Detta tros bero på en evolutionär anpassning för att det ska finnas tillräckligt med glukos till det snabbt växande fostret. Dock kan detta leda till graviditetsdiabetes och högt blodtryck hos en del kvinnor.20 Förespråkare av lågkolhydratkost menar att detta är ett perfekt exempel på hur en normal anpassning, designad för att säkra en hälsosam graviditet, gör oss mer mottagliga för metabola sjukdomar då vi äter en modern kost med mat som innehåller raffinerade kolhydrater, fett och socker.
- Metabola syndromet — Detta beskriver en samling karaktäristiska symtom som man finner hos personer med insulinresistens. Det finns flera olika definitioner av metabola syndromet som vanligen inkluderar ett förhöjt fasteblodsocker, högt blodtryck, förhöjda triglycerider, ett minskat HDL-kolesterol samt ökat midjemått.21
- Pre-diabetes — Insulinresistens associeras med pre-diabetes. Detta är ett tillstånd då blodsockernivåerna är högre än normalt, men ännu inte så höga att diagnosen typ 2-diabetes kan ställas. Världshälsoorganisationens (WHO) definition av pre-diabetes är ett fasteblodsocker på 6,1-6,9 mmol/l eller ett HbA1c på 42 mmol/l eller högre. USA och några andra länder använder en annan definition: fasteblodsocker över 5,7 mmol/l eller HbA1c över 39 mmol/l. Då diagnosen pre-diabetes ställs utifrån ett förhöjt fasteblodsocker, innebär det att insulinnivåerna varit kroniskt förhöjda en tid innan diagnosen.
- Polycystiskt ovarialsyndrom (PCOS) — Polycystiskt ovarialsyndrom är en vanlig metabol störning som påverkar upp till 10 % av alla kvinnor i fertil ålder. Det är en stor orsak till infertilitet, och ökar risken för typ 2-diabetes längre fram i livet.22 Kvinnor med PCOS tenderar att ha förhöjda värden av manliga hormoner, oregelbunden eller utebliven mens, cystor på äggstockarna såväl som insulinresistens. Andra vanliga symtom är fetma, akne, håravfall enligt manligt mönster och kraftig behåring på kropp och i ansiktet.23
- Icke alkoholrelaterad fettlever — NAFLD eller icke alkoholrelaterad fettlever är när för mycket fett lagras i levern. Detta kan vara resultatet av kroniskt höga insulinnivåer och kan eventuellt bidra till insulinresistens. Även om NAFLD är vanligare hos personer som är överviktiga, lider av metabolt syndrom eller typ 2-diabetes, visar forskning att det kan kopplas till insulinresistens och hyperinsulinism hos smala individer med normal glukostolerans.24 En del personer som har NAFLD utvecklar leverproblem som inflammation, ärrbildning, cirros (skrumplever) samt leversvikt.25
- Cancer — Insulinresistens länkas till en ökad risk för kolorektal cancer, endometriecancer, cancer i bukspottkörteln och bröstcancer.26 Det är inte klarlagt om det är insulinresistensen i sig, eller dess samband med andra riskfaktorer, som fetma och högt blodsocker, som bidrar till den ökade cancerrisken. Hur det än ligger till finns misstanken att kroniskt höga nivåer av insulin kan främja cancertillväxt och att minskade nivåer istället kan sakta ner tillväxten. Det behövs dock mer data inom detta område för att några konkreta slutsatser ska kunna dras.27
- Hjärt- och kärlsjukdom — Insulinresistens och hyperinsulinism associeras med en ökad risk för kardiovaskulära sjukdomar, delvis på grund av att de är tätt sammankopplade med andra riskfaktorer för hjärt- och kärlsjukdom som fetma och högt blodtryck.28 Några studier visar dock att insulinresistens är en oberoende riskfaktor för hjärtsjukdom.29 Det finns ett flertal teorier om varför hyperinsulinism kan trigga progressiva hjärtsjukdomar. De flesta av dem kretsar kring antingen en ökad kronisk inflammation, oxidering eller direkt vaskulär skada.30
- Alzheimers — Ny evidens visar även att alzheimers kan länkas till insulinresistens.31 I studier framkommer att sannolikheten att utveckla demens är 60 % högre hos de med diabetes.32 En annan studie visar en ökad utbredning av nedbrytning av hjärnan hos personer med diabetes.33 Även om den exakta mekanismen inte är bevisad är en teori att hjärncellerna blir insulinresistenta och därmed inte kan använda glukos som energi på ett effektivt sätt, vilket resulterar i att cellerna svälter. Följden av detta kan bli en möjlig utveckling av alzheimers.
- Adaptiv insulinresistens — En kost med ett mycket lågt intag av kolhydrater har kopplats samman med utvecklingen av insulinresistens.34 Vissa hypoteser menar dock att detta är en fysiologisk respons, därav namnet adaptiv eller fysiologisk insulinresistens.35 Detta är ännu inte bevisat, men vi kan anta att om vi slutar äta socker eller kolhydrater minskar också mängden glukos i vårt blod. Vår kropp kommer emellertid att se till att vår hjärna får den glukos den behöver genom att inte lagra så mycket glukos i levern, fettcellerna eller muskelcellerna (således blir dessa celler ”insulinresistenta”). Hjärnan kan därefter använda en kombination av glukos och ketoner som bränsle.36 Muskel- och levercellerna använder istället nästan uteslutande ketoner som bränsle. Då denna typ av insulinresistens snarare uppstår vid låga och inte höga nivåer av cirkulerande insulin i kroppen, anses det inte vara skadligt som vanlig insulinresistens och kan faktiskt vara något som är bra för hälsan.37
Diagnosticera insulinresistens
Hur vet du om du har insulinresistens? Vilka tester kan du göra för att få diagnosen?
Tyvärr ställs diagnosen sällan. Det beror inte på att det inte är ett vanligt förekommande i vårt samhälle, utan på läkare som i allmänhet inte beställer de tester som behövs för att kunna ställa diagnosen.38
Istället beställer läkarna oftast standardtester för diabetes som mäter glukosvärdena fasteblodsocker och HbA1c. När dessa värden är förhöjda har insulinet redan legat på höga nivåer i åratal, kanske till och med flera årtionden.
För dig som inte har lust att vänta på att pre-diabetes eller typ 2-diabetes ska utvecklas finns det ett sätt att själv testa detta.
Det är enkelt: mät din midja och din längd!
Midja-längd-kvot: ett hälsomått som kan förutspå insulinresistens
Ett av de tidigaste symtomen på insulinresistens är att midjemåttet ökar då kroppen lagrar fett i buken.
Även personer med ett ”hälsosamt” BMI mellan 20 och 25 kan ha fettansamling i sin buk om de är på väg att bli insulinresistenta. Detta kallas ibland för TOFI: thin on the outside, fat on the inside – smal på utsidan, fet på insidan. Fettet lägger sig då runt lever, hjärta, njurar, bukspottkörteln och andra organ.
Det är därför midjemåttet i relation till längden avslöjar en hel del om insulinkänslighet. Högre bukomfång kopplas samman med ökad risk för diabetes, högt blodtryck, hjärt- och kärlsjukdom och total dödlighet även hos normalviktiga personer.39 Även om detta test inte är ett helt perfekt är det mycket lätt att genomföra och behöver inte beställas av en läkare. Det kan ge dig en fingervisning om huruvida du kan ha insulinresistens.
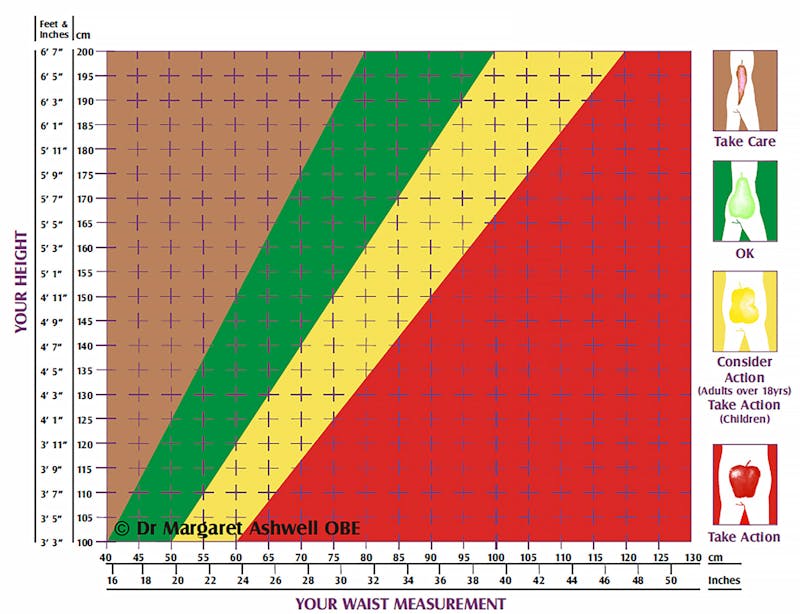
Här behöver du inte ens ett måttband, det går lika bra med ett snöre! Snörets längd kring din midja ska som mest vara hälften av din längd. Är midjemåttet större än halva din längd, har du troligtvis insulinresistens.
En av styrkorna med detta test är att etnicitet inte spelar någon roll, inte heller om du är kvinna eller man, ung eller gammal, kort eller lång, muskulös eller smal – ett värde högre än 0,5 indikerar en ökad risk.40
Idag är det många inom hälsoområdet som förmedlar detta enkla koncept: ”Håll midjemåttet lägre än halva din längd”
Diagram ger snabbt besked!
Brittiska forskaren dr Margaret Ashwell har skapat ett diagram med olikfärgade zoner för midja-längd-kvot.
Lägg bara in ditt midjemått och din längd och du ser genast vilken zon du hamnar i.
Samarbeta med din läkare
Som nämnts ovan, testar de flesta läkare inte insulinresistens rutinmässigt. Detta kan vara ett lämpligt beslut om testandet ändå inte kommer att leda till livsstilsförändringar och/eller behandling. Dock kan testning vara till stor hjälp om resultaten tydligt skulle indikera vikten av kostförändringar eller medicinsk behandling.
Är din midja-längd-kvot högre än 0,5 kan det vara en god idé att be din läkare att beställa uppföljningstester för att bekräfta insulinresistens, samt om du riskerar att få problem med ditt blodsocker och din metabolism.
Du måste troligen be om dessa tester. Var inte rädd för att vara proaktiv och informera din läkare om testerna – det kan vara värt mödan! Var dock medveten om att alla vårdgivare inte erbjuder insulintest, du kan behöva beställa och betala testet på egen hand.
Vi rekommenderar tre tester, som alla kan göras fastande: insulin, triglycerider och glukos.
- Insulin och triglycerider. Dessa blodprov tas på morgonen på fastande mage. Därefter mäts dina insulin- och triglyceridvärden. Triglycerider är ett standardtest som är lätt att ta, men insulinvärdet är mer ovanligt och du kan behöva be om detta specifikt. En studie visade att dessa värden hade de starkaste associationerna med insulinresistens.41 Eftersom fasteinsulinet i sig själv enbart är till hjälp om det ligger mycket högt (över 20) eller mycket lågt (under 3), ökar ett lätt förhöjt insulinvärde med förhöjda triglycerider (över 1,7 mmol/l) känsligheten, vilket gör insulinresistens mer troligt.
- HOMA-IR- Homeostatic Model Assessment for Insulin Resistance. Detta är inte ett regelrätt test, utan en benämning för en uträkning där värdena för både fasteblodsocker och fasteinsulin används.42 Båda dessa värden läggs in en kalkyl och ut kommer ett siffervärde. Konceptet är enkelt. För att ge ett exempel på hur högt ditt insulinvärde måste vara för att bibehålla ditt fasteblodsocker: ett fasteblodsocker på 5,3 mmol/L med ett insulinvärde på 3 ger ett HOMA-IR-värde på 0,7 – det tyder på en bra insulinkänslighet. Men samma blodsockervärde med ett insulinvärde på 27 ger ett HOMA-IR-värde på 6,3, vilket tyder på en klar insulinresistens och hyperinsulinism. Alla HOMA-IR-värden under 1 tyder på bra insulinkänslighet, medan värden över 1,9 indikerar insulinresistens i ett tidigt skede och allt över 2,9 är fullt utvecklad insulinresistens.
Sammanfattning
Medvetenheten om insulinresistens samt tester, om så bara med ett enkelt midja-längd-mått, borde vara vanligare bland patienter och läkare än vad det är i dagsläget. Väntar vi på en höjning av blodsockret, kan vi missa flera år av förhöjda insulinnivåer som kunde ha reverserats.
Vi vill istället identifiera insulinresistens i ett tidigt skede för att kunna reversera det, samt förbygga de farliga konsekvenserna av metabol sjukdom.
Har du fått diagnosen insulinresistens finns det ett antal livsstilsförändringar som bevisligen kan vara effektiva för att reversera tillståndet – dessa inkluderar lågkolhydratkost eller ketogen kost, träning, sömn, stressminskning och sluta använda tobaksprodukter.
National Health Statistics Report 2009: Prevalence of metabolic syndrome among adults 20 years of age and over, by sex, age, race and ethnicity, and body mass index: United States, 2003-2006 [observationsstudie; svag evidens] ↩
Journal of Diabetes Research 2015: Population-based studies on the epidemiology of insulin resistance in children [observationsstudie; svag evidens]
Diabetes Care 2006: Prevalence and determinants of insulin resistance among U.S. adolescents: A population-based study [observationsstudie; svag evidens]
Minerva Endocrinology 2012: Prevalence of metabolic syndrome and insulin resistance in overweight and obese women according to the different diagnostic criteria [observationsstudie; svag evidens]
Diabetes 1998: Diabetes. 1998 Prevalence of insulin resistance in metabolic disorders: the Bruneck Study [prospektiv kohortstudie; svag evidens] ↩
Journal of Clinical Endocrinology and Metabolism 2001: Insulin resistance as a predictor of age-related diseases [prospektiv kohortstudie; svag evidens] ↩
Bara för att förhöjda nivåer av något är förknippad med sjukdom, bevisar det inte att en sänkning av dessa nivåer ger bättre hälsa. Detta är endast ett antagande som måste bevisas i vetenskapliga studier. I avsaknad av dessa studier postulerar vi att det är rimligt, speciellt när det sker via hälsosamma livsstilsförändringar.[anekdotisk rapport; mycket svag evidens]
↩Clinical Biochemist Reviews 2005: Insulin and insulin resistance [översiktsartikel; ograderad] ↩
Metabolic Syndrome and Related Disorders 2019: Prevalence of optimal metabolic health in American adults: national health and nutrition examination survey 2009–2016 [observationsstudie; mycket svag evidens] ↩
Diabetes 2012: Banting lecture 2011 hyperinsulinemia: cause or consequence? [översiktsartikel; ograderad]
Journal of Endocrinology 2017: A causal role for hyperinsulinemia in obesity [översiktsartikel; ograderad] ↩
Clinical Biochemist Reviews 2005: Insulin and insulin resistance [översiktsartikel; ograderad] ↩
Best Practice and Research Clinical Endocrinology and Metabolism 2006: Pathophysiology of insulin resistance [översiktsartikel; ograderad] ↩
Journal of Clinical Investigation 2009: Consuming fructose-sweetened, not glucose-sweetened, beverages increases visceral adiposity and lipids and decreases insulin sensitivity in overweight/obese humans
[randomiserad studie; måttlig evidens]Molecular Medicine 2009: Short-term overeating induces insulin resistance in fat cells in lean human subjects [icke kontrollerad studie; svag evidens]
Diabetes 2010: Short-term overfeeding may induce peripheral insulin resistance without altering subcutaneous adipose tissue macrophages in humans [icke kontrollerad studie; svag evidens]
↩PLOS Medicine 2016: Effects of saturated fat, polyunsaturated fat, monounsaturated fat, and carbohydrate on glucose-insulin homeostasis: A systematic review and meta-analysis of randomised controlled feeding trials [systematisk översikt av randomiserade studier; stark evidens] ↩
JCI Insight 2019: Dietary Carbohydrate Restriction Improves Metabolic Syndrome Independent of Weight Loss [randomiserad studie; måttlig evidens]
Obesity 2015: Weight loss on low-fat vs. low-carb diets by insulin resistance status among overweight adults & adults with obesity: A randomized pilot trial [måttlig evidens]
Dessutom visade följande studie att lågkolhydratkost med ett högt intag av mättat fett resulterade i lägre mättade fettsyror totalt sett, samt lägre markörer för lipogenes.
Lipids 2009: Carbohydrate restriction has a more favorable impact on the metabolic syndrome than a low fat diet [randomiserad studie; måttlig evidens]
↩Diabetes Care 2008: Insulin resistance and hyperinsulinemia [översiktsartikel; ograderad] ↩
En anledning till att människor kanske inte är medvetna om detta är det tillstånd som ofta kallas TOFI, eller på svenska ”smalfet”, dvs smal på utsidan, fet på insidan. Detta innebär att fett lagras i buken, där det kanske inte är speciellt synligt från utsidan. ↩
Biochimica et Biophysica 2010: Adipose tissue expandability, lipotoxicity and the metabolic syndrome — an allostatic perspective [översiktsartikel; ograderad] ↩
American Journal of Clinical Dermatology 2004: Acanthosis nigricans associated with insulin resistance: pathophysiology and management [översiktsartikel; ograderad] ↩
Dermatologic Therapies (Heidelberg) 2017: Skin manifestations of insulin tesistance: from a biochemical stance to a clinical diagnosis and management [översiktsartikel; ograderad] ↩
Journal of Clinical Investigations 2000: Obesity and insulin resistance [översiktsartikel; ograderad] ↩
American Journal of Clinical Nutrition 2000: Carbohydrate and lipid metabolism in pregnancy: normal compared with gestational diabetes mellitus [översiktsartikel; ograderad] ↩
Journal of Clinical Endocrinology and Metabolism 2003: Insulin resistance and its potential role in pregnancy-induced hypertension [översiktsartikel; ograderad] ↩
En definition av metabolt syndrom är enligt tre eller flera av följande markörer:
- Fasteblodsocker över 5,6 mmol/l
- Förhöjda triglycerider över 1,7 mmol/l
- HDL under 1,0 mmol/l hos män och 1,3 hos kvinnor
- Förhöjt blodtryck över 135/85
- Bukfetma med en midjemått över 94 cm hos män och 80 cm hos kvinnor
Alla dessa egenskaper förekommer också vanligtvis vid insulinresistens. ↩
Clinical Epidemiology 2014: Epidemiology, diagnosis, and management of polycystic ovary syndrome [översiktsartikel; ograderad] ↩
Journal of Diabetes and Metabolic Disorders 2018: Lean polycystic ovary syndrome (PCOS): an evidence-based practical approach [översiktsartikel; ograderad] ↩
American Journal of Medicine 1999: Association of nonalcoholic fatty liver disease with insulin resistance [fallkontrollstudie; mycket svag evidens] ↩
Reviews on Recent Clinical Trials 2014: Non alcoholic fatty liver: epidemiology and natural history [översiktsartikel; ograderad] ↩
Trends in Endocrinology and Metabolism 2010: The proliferating role of insulin and insulin-like growth factors in cancer [översiktsartikel; ograderad]
Oncogenesis 2017: Hyperglycemia exacerbates colon cancer malignancy through hexosamine biosynthetic pathway [mekanismstudie; ograderad]
Endocrine Related Cancers 2015: Highly specific role of the insulin receptor in breast cancer progression [musstudie; mycket svag evidens] ↩
Endocrinology 2011: Minireview: IGF, insulin, and cancer [översiktsartikel; ograderad] ↩
New England Journal of Medicine 1987: Insulin resistance in essential hypertension [mekanismstudie; ograderad]
British Medical Journal Open Heart 2017: Added sugars drive coronary heart disease via insulin resistance and hyperinsulinaemia: a new paradigm [opinionsinlägg; ograderad] ↩
New England Journal of Medicine 1996: Hyperinsulinemia as an independent risk factor for ischemic heart disease [prospektiv kohortstudie; mycket svag evidens] ↩
Cardiovascular Diabetology 2018: Association between insulin resistance and the development of cardiovascular disease [översiktsartikel; ograderad]
Circulation 2002: Insulin causes endothelial dysfunction in humans [randomiserad studie; måttlig evidens]
Reviews in Endocrine & Metabolic disorders 2013: Role of insulin resistance in endothelial dysfunction [översiktsartikel; ograderad] ↩
Journal of Diabetes, Science and Technology 2008: Alzheimer’s disease is type 3 diabetes – evidence reviewed [översiktsartikel; ograderad] ↩
Diabetes Care 2016: Type 2 diabetes as a risk factor for dementia in women compared with men: a pooled analysis of 2.3 million people comprising more than 100,000 cases of dementia [systematisk översikt av randomiserade studier; svag evidens] ↩
Neurology 2015: Type 2 diabetes mellitus and biomarkers of neurodegeneration [mekanismstudie; ograderad] ↩
Endocrinology 2010: Insulin sensitivity and glucose tolerance are altered by maintenance on a ketogenic diet [råttstudie; mycket svag evidens] ↩
Följande artikel formulerar en hypotes om att insulinresistens hade en evolutionär betydelse och kan ha varit en naturlig anpassning till sjukdom, skada eller tillfällig svält.
Metabolism 2013: Insulin resistance: An adaptive mechanism becomes maladaptive in the current environment — An evolutionary perspective [översiktsartikel; ograderad] ↩Även om hjärnan kan använda ketoner som bränsle, kan den inte fylla hela energibehovet från enbart ketoner. Läs mer i vår guide: Behöver hjärnan kolhydrater?. ↩
Detta är en obevisad hypotes baserad på extrapolering av data från andra källor, så som svältexperiment och djurstudier som här hänvisar till studier på sjöelefanter.
Frontiers in Endocrinology 2013: A non-traditional model of the metabolic syndrome: the adaptive significance of insulin resistance in fasting-adapted seals [djurstudie; mycket svag evidens]
Diabetes and Metabolism Reviews 1988: Mechanisms decreasing glucose oxidation in diabetes and starvation: Role of lipid fuels and hormones [mekanistiskt översiktsartikel; ograderad]
↩Orsaker till bristen på testning av insulinresistens är bland annat:
- Kostnaden.
- Brist på tillgänglighet.
- Okunskap om insulinnivåernas nytta.
- Medvetenhet och kunskap om att behandlingen kan vara densamma oavsett insulinnivåer.
- Specifika fysiska undersökningsresultat för insulinresistens vilket undanröjer behovet av att testa insulin.
- Insulinanalyser är nödvändigtvis inte standardiserade laboratorier emellan och gränsen för diagnosticering är otydlig. Därav är väldigt låga, eller mycket höga nivåer fördelaktigt, medan mellannivåer förmodligen inte är det.
- Insulinanalyser är nödvändigtvis inte tillförlitliga och reproducerbara.
- Längre tester för glukostolerans är besvärliga att utföra.
BMJ Open 2016: Waist-to-height ratio as an indicator of ‘early health risk’: simpler and more predictive than using a ‘matrix’ based on BMI and waist circumference [retrospektiv observationsstudie; mycket svag evidens] ↩
Obesity Reviews 2014: Waist-to-height ratio is a better screening tool than waist circumference and BMI for adult cardiometabolic risk factors: systematic review and meta-analysis [stark evidens] ↩
Diabetes Care 2001: Diagnosing insulin resistance in the general population [mekanismstudie; ograderad] ↩
Diabetologia 1985: Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man [mekanismstudie; ograderad]
Diabetes Care 2001: Homeostasis model assessment is a reliable indicator of insulin resistance during follow-up of patients with type 2 diabetes [icke randomiserad studie; svag evidens]
Medicine 2019: Optimal homeostasis model assessment of insulin resistance (HOMA-IR) cut-offs: A cross-sectional study in the Czech population [observationsstudie; svag evidens]
↩