Lo que necesitas saber sobre la resistencia a la insulina
La resistencia a la insulina es una afección muy común que a menudo acompaña a la obesidad o a un diagnóstico de prediabetes, diabetes tipo 2, síndrome de ovario poliquístico (SOP), enfermedades cardiovasculares y otras afecciones metabólicas, tales como hipertensión e hígado graso no alcohólico.
¿Te han dicho que tienes resistencia a la insulina? No estás solo.
Algunos estudios estiman que hasta un 45% de la población de Estados Unidos y una cantidad similar en otros países tienen actualmente resistencia a la insulina.1 En estudios con mujeres obesas, encontraron que más del 70% son resistentes a la insulina y entre las personas con diabetes tipo 2, la cifra se eleva a más del 80%.2
Muchas personas con la enfermedad no saben que la tienen.
¿Qué otras cosas también pueden ser preocupantes? La resistencia a la insulina se relaciona con un mayor riesgo de algunos cánceres, enfermedad de Alzheimer, trastornos de salud mental y otros trastornos crónicos.3
Entonces, ¿cómo comienza la resistencia a la insulina? ¿Cómo puedo saber si la tengo? Y ¿qué se puede hacer al respecto?
Esta guía exhaustiva explica la ciencia detrás de la resistencia a la insulina, puede ayudar a entender por qué ocurre y sugiere la mejor manera de conseguir un diagnóstico mucho antes de que se desarrollen enfermedades graves como la diabetes tipo 2.
En una segunda guía relacionada, “Cómo tratar la resistencia a la insulina“, se sugieren medidas concretas para ayudar al cuerpo a recuperar la sensibilidad a la insulina y ayudar a prevenir el desarrollo de problemas metabólicos futuros, especialmente la diabetes tipo 2.
¿Qué es la resistencia a la insulina?
La resistencia a la insulina es cuando las células del cuerpo no responden eficazmente a la hormona insulina que circula en el cuerpo. Esto hace que el páncreas secrete aún más de esta hormona importante en un esfuerzo por mantener estable el nivel de glucosa (azúcar) en sangre.
La insulina tiene muchas funciones. Su función principal es mantener nuestros niveles de glucosa en sangre en un intervalo muy estrecho – llamado homeostasis de la glucosa en sangre. Esto es porque ambos niveles de glucosa en sangre, cuando están demasiado altos o muy por debajo de lo normal, son peligrosos y dañinos para el organismo. Cuando los niveles de glucosa aumentan, se secreta más insulina. Cuando los niveles de glucosa bajan, se secreta menos insulina. En general, mantener la insulina en un intervalo fisiológico bajo puede ser mejor para la salud a largo plazo.
La insulina también permite que la glucosa sea utilizada por las células como combustible o almacenada como glucógeno en las células musculares y hepáticas. La disminución de los niveles de insulina le permite al hígado saber cuándo producir más glucosa (gluconeogénesis) y el aumento de los niveles de insulina le dicen cuándo detenerse.
Otro papel crucial de la insulina es regular el almacenamiento de grasa. Cuando los niveles de insulina son altos, estimulan a las células grasas a absorber la glucosa y convertirla en grasa (lipogénesis). Entonces, cuando la insulina está baja permite que el cuerpo saque la grasa almacenada y la use para producir energía.4
En personas metabólicamente sanas, este proceso funciona a la perfección para garantizar un suministro constante de combustible para el cuerpo. El problema surge cuando no somos metabólicamente sanos: algunos investigadores consideran que puede ser el caso de hasta 88% de los estadounidenses.5
Cuando nuestros cuerpos están expuestos a un suministro continuo de glucosa, la insulina se secreta constantemente y permanece alta de forma crónica, un trastorno llamado hiperinsulinemia.6 Es entonces cuando nuestros cuerpos dejan de responder adecuadamente a las señales de insulina. 7
¿Por qué se produce la resistencia a la insulina?
Se ha encontrado que existen factores de riesgo genético, ambientales y de estilo de vida que contribuyen al desarrollo de la resistencia a la insulina.8
A pesar de que algunas personas pueden ser genéticamente más propensas a desarrollar resistencia a la insulina, quizás el mayor impacto haya sido el cambio en nuestro entorno alimentario en las últimas décadas. Hay mayor disponibilidad de comida y bebidas hipercalóricas baratas, y esto puede haber conducido a que poblaciones enteras hayan adoptado un estilo de vida poco saludable, caracterizado por el consumo de niveles altos de azúcar y otros carbohidratos refinados. Los carbohidratos se descomponen en grandes cantidades de glucosa que podemos no necesitar como energía, y una parte resulta almacenada en nuestras células.
Una forma de ver cómo se desarrolla la resistencia a la insulina es considerar que, a lo largo del tiempo, de forma constante se ha bombardeado al cuerpo con este exceso de glucosa durante tanto tiempo, que el hígado y las células musculares han quedado completamente “llenos” de glucosa. Como están llenos, literalmente ya no pueden recibir más. Sin embargo, el suministro constante de glucosa en la sangre proveniente de las comidas ricas en carbohidratos requiere que la glucosa deba ir a algún sitio. Así, la batalla se produce entre las células del cuerpo y el páncreas.
El páncreas produce más insulina para decirles a las células que el nivel de glucosa en la sangre es demasiado alto y que ellas tienen que recibir más glucosa. Las células no pueden responder porque están llenas, por lo que se resisten a dejar entrar la glucosa. Entonces, el páncreas se dispara, secretando aún más insulina en un intento de superar la resistencia celular y forzar la glucosa hacia las células.
Algunos sostienen acertadamente que la hiperinsulinemia crónica es la mejor expresión del deterioro de esta afección fisiológica en lugar de una resistencia a la insulina. Los músculos y las células hepáticas no son realmente “resistentes” a la insulina, sino que están llenos y no pueden responder a pesar de los crecientes esfuerzos del páncreas. Como dijo el doctor Jason Fung, es como intentar poner más ropa en una maleta completamente llena. La maleta no es “resistente” a la ropa. Simplemente está llena.
Síntomas de la resistencia a la insulina
La resistencia a la insulina no tiene síntomas obvios de mala salud.
El principal síntoma de la enfermedad en muchas personas -antes de ser diagnosticados con prediabetes o con diabetes tipo 2 en fase avanzada – es un aumento en la grasa abdominal, aunque no todos se darán cuenta de ello.9
Una teoría predominante sobre cómo empeora la resistencia a la insulina es que cada uno de nosotros tiene un nivel umbral de grasa que puede ser almacenado en nuestras células grasas y cuando este umbral se excede, nuestro cuerpo comienza a almacenar grasa en lugares menos ideales, especialmente alrededor de los órganos en nuestro abdomen (como el hígado y el páncreas) y en la cavidad abdominal. Se le llama grasa visceral y cuando esta grasa comienza a aumentar es un signo seguro de resistencia a la insulina.10
Otros signos sutiles de resistencia a la insulina en algunas personas son unos parches oscuros de piel seca en el área de la ingle, las axilas o la parte posterior del cuello conocidos como acantosis nigricans.11 Las verruguitas en la piel – pequeños crecimientos carnosos – presentes a menudo en el cuello o las axilas, también pueden ser un signo de resistencia a la insulina en algunas personas, lo que se cree que ocurre debido a que la insulina es un estimulador del crecimiento celular.12
Aparte de estos síntomas, la mayoría de las personas con principios de resistencia a la insulina se sienten bien. Es sólo cuando la glucosa en sangre comienza a aumentar, que otros síntomas de glucosa alta en sangre y diabetes tipo 2 pueden comenzar a aparecer, tales como micción frecuente, sed excesiva, fatiga y hambre excesiva.
Cuando alguien es diagnosticado con diabetes tipo 2 probablemente ya haya tenido resistencia a la insulina – o hiperinsulinemia crónica – durante algunos años, quizás incluso más de una década.
Afecciones asociadas con la resistencia a la insulina
Las siguientes afecciones están asociadas con la resistencia a la insulina:
- Obesidad — La resistencia a la insulina está asociada con niveles elevados de insulina que pueden conducir a un aumento de peso corporal y a la obesidad; la obesidad también conduce a un aumento de la resistencia a la insulina, creando así un círculo vicioso.13
- Embarazo — Muchas mujeres muestran signos de resistencia a la insulina durante el embarazo, especialmente durante el tercer trimestre.14 Se cree es una adaptación evolutiva para proporcionar suficiente glucosa para el feto en crecimiento rápido. Sin embargo, en algunas mujeres, esto puede llevar a una diabetes gestacional y a una presión arterial alta.15 Este parece ser un buen ejemplo de cómo una adaptación normal diseñada para garantizar un embarazo saludable nos hace más susceptibles a una enfermedad metabólica en el contexto de nuestro estilo de vida moderno con alimentos altos en azúcares y carbohidratos refinados.
- Síndrome metabólico — Describe un conjunto de características que se encuentra en personas con resistencia a la insulina. Hay diversas definiciones para el síndrome metabólico, que suelen incluir un elevado nivel de glucemia en ayunas, presión arterial alta, triglicéridos altos y colesterol HDL bajo, y un aumento de la circunferencia de la cintura.16
- Prediabetes — La resistencia a la insulina se asocia con la prediabetes. Esta es una situación en la que los niveles de glucosa en sangre son más altos de lo normal pero no lo suficientemente altos como para diagnosticar diabetes tipo 2. La Organización Mundial de la Salud define la prediabetes como una glucosa en ayunas de 110 – 125 mg/dl (6,1- 6,9 mmol/L) o una HbA1c del 6 % (42 mmol/mol) o superior. Los Estados Unidos y algunos otros países usan una definición diferente: glicemia alterada en ayunas (GAA) por encima de 100mg/dl (5.7mmol/L) o HbA1c por encima de 5.7 % (39 mmol/L). Ya que un diagnóstico de prediabetes depende de un nivel de glucosa en sangre elevado, implica que los niveles de insulina han estado aumentados de forma crónica por algún tiempo antes del diagnóstico.
- Síndrome de ovario poliquístico (SOP) — El síndrome de ovario poliquístico (SOP) es un trastorno metabólico común que afecta hasta al 10 % de las mujeres en edad de procrear. Es una de las principales causas de la infertilidad y aumenta el riesgo de desarrollar diabetes tipo 2 más adelante en la vida.17 Las mujeres con SOP tienden a tener niveles elevados de hormonas masculinas, períodos menstruales irregulares o ausentes, y quistes en los ovarios, así como resistencia a la insulina. Otros síntomas comunes son la obesidad, el acné, la alopecia androgénica y el exceso de vello facial y corporal.18
- La enfermedad de hígado graso no alcohólico — Abreviada como HGNA – ocurre por una acumulación excesiva de grasa en el hígado. Puede ser el resultado de altos niveles crónicos de insulina y puede contribuir a la resistencia a la insulina. Aunque es más común en las personas que son obesas, que tienen síndrome metabólico o que tienen diabetes tipo 2, se ha descubierto que puede estar asociado con la resistencia a la insulina e hiperinsulinemia en personas delgadas con tolerancia normal a la glucosa.19 Algunas personas con HGNA desarrollan problemas hepáticos como inflamación, fibrosis y cirrosis, así como insuficiencia hepática.20
- Cáncer — La resistencia a la insulina está asociada con un aumento en el riesgo de cáncer colorrectal, cáncer de endometrio, cáncer de páncreas y cáncer de mama.21 No está claro si es la resistencia a la insulina o es su relación con otros factores de riesgo, como la obesidad y los niveles altos de glucosa en sangre, lo que contribuye a un mayor riesgo de cáncer. Sin embargo, se cree que los niveles altos de insulina crónicos pueden propiciar el crecimiento del cáncer y que la reducción de los niveles de insulina puede retardarlo, aunque se necesitan más datos en esta área para sacar conclusiones firmes.22
- Enfermedades cardiovasculares (ECV) — La resistencia a la insulina y la hiperinsulinemia están asociadas con un mayor riesgo de enfermedades cardiovasculares, en parte porque tienen estrecha relación con otros factores de riesgo cardiovasculares, tales como la obesidad y la hipertensión arterial.23 Sin embargo, algunos estudios sugieren que la resistencia a la insulina es un factor de riesgo independiente para las enfermedades cardiacas.24 Hay una serie de teorías sobre por qué la hiperinsulinemia podría desencadenar una enfermedad cardíaca progresiva. La mayoría se centra en el aumento de la inflamación crónica, la oxidación y la lesión vascular directa.25
- Enfermedad de Alzheimer — La enfermedad de Alzheimer, según evidencia reciente, también podría estar vinculada a la resistencia a la insulina.26 Estudios muestran que las personas con diabetes tienen un 60% más de probabilidades de desarrollar demencia.27 Otro estudio muestra un incremento en la prevalencia de cambios cerebrales en personas con diabetes.28 Aunque el mecanismo exacto no está demostrado, se cree que las células cerebrales se vuelven resistentes a la insulina y entonces no pueden usar la glucosa eficientemente como combustible, dejando así hambrientas de energía a las células. El resultado es un eventual progreso hacia la enfermedad de Alzheimer.
- Resistencia adaptativa a la insulina — Se ha asociado a las dietas muy bajas en carbohidratos con una afección denominada resistencia adaptativa a la insulina (también denominada resistencia a la insulina fisiológica o ahorro de glucosa adaptativo). No se sabe cuál es el mecanismo exacto, pero es posible que dejar de comer azúcar o carbohidratos haga que la cantidad de glucosa en sangre disminuya. Sin embargo, nuestro cuerpo se asegurará de que nuestro cerebro obtenga la glucosa que necesita ajustando o disminuyendo la cantidad de glucosa que va hacia el hígado, las células de grasa o las células musculares (entonces, estas células se vuelven “resistentes a la insulina”). Los músculos y las células hepáticas utilizan cetonas como combustible alternativo. Como este tipo de resistencia a la insulina se produce con niveles bajos, y no niveles altos, de insulina circulante, se considera que no representa la misma afección peligrosa que la resistencia a la insulina común y, de hecho, puede ser beneficiosa.
Diagnóstico de resistencia a la insulina
¿Cómo puedo saber si tengo resistencia a la insulina? ¿Qué pruebas se pueden hacer para confirmar el diagnóstico?
Lamentablemente, en la mayoría de los consultorios médicos, muy rara vez se diagnostica resistencia a la insulina. No es porque no esté muy extendida en la sociedad, sino porque los médicos generalmente no piden que el paciente se haga las pruebas. Esto puede ser porque las pruebas de niveles de insulina son caras y no están disponibles en todos lados.
Los médicos piden con más frecuencia las pruebas estándar para la diabetes, que miden los niveles de glucosa: glucosa en sangre en ayunas y hemoglobina A1c. Sin embargo, para cuando estas pruebas muestren niveles fuera de lo normal, la insulina probablemente haya estado elevada por años e incluso por décadas.
¿Qué prueba rápida se puede tomar para no esperar hasta que se desarrolle una prediabetes o diabetes tipo 2?
Es simple: ¡puedes medir el diámetro de tu cintura y tu estatura!
Proporción cintura – estatura: una poderosa medida predictiva
Uno de los primeros síntomas de la resistencia a la insulina es una cintura en crecimiento, debido a que el cuerpo empieza a almacenar grasa en el abdomen.
Incluso personas con índices de masa corporal “saludables”, entre 20 y 25, pueden estar almacenando grasa en su abdomen si se están volviendo resistentes a la insulina. Se puede pensar en un cuerpo delgado por fuera pero “gordo” por dentro. La grasa está literalmente envuelta alrededor del hígado, el corazón, los riñones, el páncreas y otros órganos.
Es por eso que el tamaño de la cintura en relación a la altura puede decir mucho sobre la sensibilidad a la insulina. Una mayor circunferencia abdominal en relación con la altura está relacionada con un mayor riesgo de diabetes, hipertensión, enfermedades cardiovasculares y mortalidad global, incluso en personas con peso normal.29 Aunque no es una prueba perfecta, es muy fácil de hacer y no se necesita un doctor para hacerla: puede dar un buen punto de partida para descubrir si se tiene resistencia a la insulina.
Para obtener el índice hay que dividir la medida de la cintura entre la altura. Un índice cintura-estatura menor que 0,5 indica una buena sensibilidad a la insulina, mientras que una cifra mayor que 0,5 indica que la resistencia a la insulina puede estar empeorando.
Ni siquiera se necesita una cinta métrica. ¡Se puede hacer con un trozo de cuerda! La longitud de la cuerda alrededor de la cintura, deben ser al menos la mitad de la altura. Si la cintura es mayor que la mitad de la altura, probablemente estemos ante una resistencia a la insulina.
Una de las fortalezas de esta medición es que no importa cuál sea tu etnia, si ere hombre o mujer, joven o viejo, bajo o alto, musculoso o esqueléticos: una cifra mayor que 0,5 indica un riesgo mayor.30
Muchas campañas de salud están alentando esta idea sencilla: “Mantenga su cintura a menos de la mitad de su altura”.
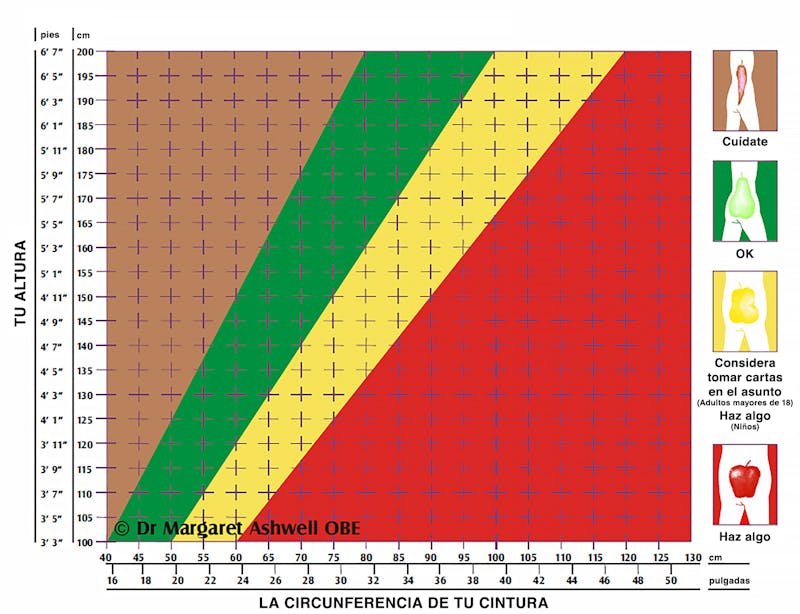
Haz un gráfico de tus medidas de altura y cintura
La Doctora Margaret Ashwell, investigadora británica, ha promovido el uso del Gráfico de la figura de Ashwell, que muestra zonas coloreadas para las medidas de cintura-altura.
Este simple gráfico puede mostrar las zonas de peligro. Es solo registrar la medida de cintura-altura y uno puede ver dónde se encuentra en el gráfico.
Colabora con tu médico
Como hemos señalado, la mayoría de los médicos no toma regularmente pruebas para la resistencia a la insulina. Esperan, en cambio, a que se desarrolle la prediabetes o la diabetes tipo 2.
Sin embargo, con el resultado del índice cintura-estatura es mayor que 0,50, se puede hablar con el médico para hacer más exámenes y confirmar que la resistencia a la insulina está presente y que existe un riesgo de glucosa en sangre elevada y problemas metabólicos.
Es probable que tengas que pedir para que te hagan estas pruebas. No tengas miedo de ser proactivo y de acercar al médico la información sobre estas pruebas si las necesitas, ya que el esfuerzo vale mucho la pena. Sin embargo, es posible que tengas que pagar todo el costo ya que no todos los sistemas de salud proporcionan las pruebas para niveles de insulina.
Las dos principales pruebas que recomendamos son:
- Insulina en ayunas y triglicéridos en ayunas. Para esta prueba, se toma una muestra de sangre a primera hora de la mañana, antes de la primera comida. Se evalúan los niveles de insulina y los niveles de triglicéridos. Los triglicéridos son una prueba de rutina que es fácil de hacer, pero la insulina en ayunas, en cambio, se requiere con menos frecuencia y es probable que debas solicitarla específicamente. Un estudio mostró que estas pruebas tenían una relación más fuerte con la resistencia a la insulina.31 Considerando que la insulina en ayunas por sí sola es realmente útil si es muy alta (>20) o muy baja (<3), combinar una insulina con niveles moderadamente elevados con un resultado de triglicéridos elevados (>150) mejora la sensibilidad, y muestra que la resistencia a la insulina es mucho más probable.
- Modelo homeostático para evaluar la resistencia a la insulina-HOMA-IR (por sus siglas en inglés). Este es un nombre pomposo para una sencilla prueba de la glucemia en ayunas y de los niveles de insulina de ayunas.32 La prueba toma estos dos resultados y los pone en una calculadora especial que da un resultado numérico. El concepto es simple: ¿Qué tan alta tiene que estar la insulina para mantener el nivel de glucosa en ayunas? Por ejemplo, una glucosa en ayunas de 95 mg/dl (5,3 mmol/L) con una insulina de 3 da en el HOMA-IR una cifra de 0.7, que sugiere una buena sensibilidad a la insulina. Pero esa misma glucosa en ayunas, con un nivel de insulina de 27 da en el HOMA-IR una cifra de 6.3, y sugiere, claramente, resistencia a la insulina e hiperinsulinemia. Cualquier cifra de HOMA-IR que esté por debajo de 1 indica una buena sensibilidad a la insulina, mientras que más de 1.9 indica una resistencia a la insulina temprana y cualquier cifra mayor que 2.9 indica una resistencia considerable a la insulina.
Resumen
Las pruebas de resistencia a la insulina, incluso una simple medida cintura-altura, e incluso la conciencia sobre esta enfermedad, deberían ser más comunes entre médicos y pacientes. Si esperamos un aumento de la glucosa en sangre, entonces habremos perdido años de niveles elevados de insulina que podrían haberse revertido.
En cambio, queremos identificar temprano la resistencia a la insulina, así podremos revertir y prevenir las peligrosas consecuencias de las enfermedades metabólicas.
Si te han confirmado una resistencia a la insulina, una serie de cambios comprobados en el estilo de vida pueden ser eficaces para ayudarte a revertir la afección, que incluyen una dieta baja en carbohidratos o cetogénica, ejercicio, sueño, reducción del estrés y dejar de fumar. Echa un vistazo a nuestra guía que explica en profundidad el tratamiento para la resistencia a la insulina para obtener información más detallada.
¡Haz una prueba gratis por 7 días!
Obtén acceso completo a menús semanales, recetas, el programa Adelgaza de por vida, videos exclusivos y más. Verás que comer sano también puede ser delicioso.
¡Da el primer paso hacia una vida más saludable ahora!
Empieza tu prueba gratuitaComments
Lo que necesitas saber sobre la resistencia a la insulina - la evidencia
Dr. Bret Scher ha redactado esta guía, que fue actualizada por última vez el agosto 22, 2023. La revisión médica corrió a cargo de Dr. David Cavan el julio 29, 2019 y Dra. Maria Eugenia Lima (Dra Maru) el mayo 4, 2020.
La guía contiene referencias científicas específicas a lo largo del texto en forma de notas. Puedes hacer clic en los enlaces para leer los estudios científicos revisados por expertos. Asimismo, en algunos estudios hemos añadido una calificación de la solidez de la evidencia con un enlace a nuestra política sobre evidencia científica. Nuestras guías avaladas por la ciencia se actualizan al menos una vez al año para reflejar las últimas referencias a los estudios científicos publicados sobre el tema en cuestión.
Todas nuestras guías sobre salud avaladas por la ciencia han sido escritas por médicos que son expertos en el tema. Para evitar sesgos no mostramos publicidad ni vendemos productos. Tampoco aceptamos dinero de empresas del sector, sino que nos financian las personas a través de una suscripción opcional. La mayoría del contenido de Diet Doctor es y será siempre gratuito.
Si lo deseas, puedes leer más sobre nuestra política de guías avaladas por la ciencia, controversias nutricionales, nuestro equipo editorial y nuestro consejo de profesionales médicos (los dos últimos enlaces están en inglés).
Si tienes alguna pregunta o si encuentras alguna inconsistencia en el contenido de esta guía, escribe un correo a maria.colell@dietdoctor.com.
Descargo de responsabilidad: esta guía ha sido traducida del inglés al español. En caso de discrepancias entre la versión en inglés y la versión en español, prevalecerá la versión original en inglés.
Journal of Diabetes Research 2015: Estudios poblacionales sobre la epidemiología de la resistencia a la insulina en niños (artículo en inglés) [estudio observacional; evidencia débil]
Advances in Preventive Medicine 2016: Prevalencia y factores asociados de la resistencia a la insulina en adultos de la ciudad de Maracaibo, Venezuela (artículo en inglés) [estudio observacional; evidencia débil] ↩
Minerva Endocrinology 2012: Prevalencia del síndrome metabólico y resistencia a la insulina en mujeres con sobrepeso y obesidad según los diferentes criterios diagnósticos (artículo en inglés) [estudio observacional; evidencia débil]
Diabetes 1998: Prevalencia de resistencia a la insulina en trastornos metabólicos: el Estudio Bruneck (artículo en inglés) [estudio de cohorte prospectivo; evidencia débil] ↩
Journal of Clinical Endocrinology and Metabolism 2001: Resistencia a la insulina como indicador de enfermedades relacionadas con la edad (artículo en inglés) [estudio de cohorte prospectivo; evidencia débil] ↩
Clinical Biochemist Reviews 2005: Insulina y resistencia a la insulina (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Metabolic Syndrome and Related Disorders 2019: Prevalencia de salud metabólica óptima en adultos estadounidenses: encuesta nacional de examen de salud y nutrición 2009–2016 (artículo en inglés) [estudio observacional; evidencia muy débil] ↩
Diabetes 2012: Conferencia de Banting 2011 – Hiperinsulinemia: ¿causa o consecuencia? (artículo en inglés) [revisión no sistemática; evidencia sin clasificar]
Journal of Endocrinology 2017: Un papel causal de la hiperinsulinemia en la obesidad (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Clinical Chemistry 2018: Evidencia genética de que la secreción de insulina estimulada por carbohidratos conduce a la obesidad (artículo en inglés) [estudio mecanístico; evidencia sin clasificar] ↩
Clinical Biochemist Reviews 2005: Insulina y resistencia a la insulina (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Una razón por la que algunas personas pueden no darse cuenta es por lo que en se conoce como TOFI (acrónimo en inglés de «Thin on the outside, fat on the inside» o lo que podría traducirse como delgado por fuera y “gordo” por dentro).
Esto significa que, en estas personas, la grasa se almacena dentro del abdomen, donde puede no ser muy visible desde el exterior. ↩
Biochimica et Biophysica 2010: Capacidad de expansión del tejido adiposo, lipotoxicidad y síndrome metabólico: una perspectiva alostática (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
American Journal of Clinical Dermatology 2004: Acantosis nigricans asociada con resistencia a la insulina: fisiopatología y manejo (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Dermatologic Therapies (Heidelberg) 2017: Manifestaciones cutáneas de la resistencia a la insulina: desde una posición bioquímica hasta un diagnóstico clínico y manejo (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Journal of Clinical Investigations 2000: Obesidad y resistencia a la insulina (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
American Journal of Clinical Nutrition 2000: Metabolismo de carbohidratos y lípidos en el embarazo: normal en comparación con diabetes mellitus gestacional (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Journal of Clinical Endocrinology and Metabolism 2003: Resistencia a la insulina y su papel potencial en la hipertensión inducida por el embarazo (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Una definición del síndrome metabólico es tener tres o más de los siguientes indicadores:
- Glucosa en sangre en ayunas por encima de 100mg/dl (5.5mmol/L)
- Triglicéridos elevados por encima de 150mg/dl
- Lipoproteínas de alta densidad (HDL) por debajo de 40mg/dl en hombres y 50 en mujeres
- Presión arterial elevada por encima de 130/85
- Aumento de la obesidad abdominal con una circunferencia de cintura de más de 40 pulgadas (101,6cm) en hombres y 35 pulgadas (88.90cm) en mujeres.
Todas estas características tienden a ser comunes también en la resistencia a la insulina.
↩Clinical Epidemiology 2014: Epidemiología, diagnóstico y manejo del síndrome de ovario poliquístico (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Journal of Diabetes and Metabolic Disorders 2018: Síndrome de ovario poliquístico en mujeres delgadas (SOP): un enfoque práctico basado en la evidencia (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
American Journal of Medicine 1999: Asociación de la enfermedad del hígado graso no alcohólico con la resistencia a la insulina (artículo en inglés) [estudio de casos y controles; evidencia muy débil] ↩
Reviews on Recent Clinical Trials 2014: Hígado graso no alcohólico: epidemiología e historia natural (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Trends in Endocrinology and Metabolism 2010: El papel proliferante de la insulina y los factores de crecimiento similares a la insulina en el cáncer (artículo en inglés) [revisión no sistemática; evidencia sin clasificar]
Oncogenesis 2017: La hiperglucemia exacerba la neoplasia maligna del cáncer de colon a través de la vía biosintética de hexosamina (artículo en inglés) [artículo mecanístico; evidencia sin clasificar]
Endocrine Related Cancers 2015: Papel altamente específico del receptor de insulina en la progresión del cáncer de mama (artículo en inglés) [estudio con ratones; evidencia muy débil] ↩
Endocrinology 2011: Minireview: IGF, insulina y cáncer (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
New England Journal of Medicine 1987: Resistencia a la insulina en la hipertensión esencial (artículo en inglés) [estudio mecanístico; evidencia sin clasificar]
British Medical Journal Open Heart 2017: Los azúcares agregados impulsan la enfermedad coronaria a través de la resistencia a la insulina y la hiperinsulinemia: un nuevo paradigma (artículo en inglés) [editorial; evidencia sin clasificar] ↩
New England Journal of Medicine 1996: Hiperinsulinemia como factor de riesgo independiente para la cardiopatía isquémica (artículo en inglés) [estudio de cohorte prospectivo; evidencia muy débil] ↩
Cardiovascular Diabetology 2018: Asociación entre la resistencia a la insulina y el desarrollo de enfermedades cardiovasculares (artículo en inglés) [revisión no sistemática; evidencia sin clasificar]
Circulation 2002: La insulina causa disfunción endotelial en humanos (artículo en inglés) [ensayo aleatorizado; evidencia moderada]
Reviews in Endocrine & Metabolic disorders 2013: Papel de la resistencia a la insulina en la disfunción endotelial (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Journal of Diabetes, Science and Technology 2008: La enfermedad de Alzheimer es la diabetes tipo 3: revisión de la evidencia (artículo en inglés) [revisión no sistemática; evidencia sin clasificar] ↩
Diabetes Care 2016: La diabetes tipo 2 como factor de riesgo de demencia en mujeres en comparación con hombres: un análisis conjunto de 2.3 millones de personas que comprende más de 100,000 casos de demencia (artículo en inglés) [revisión sistemática de ensayos observacionales; evidencia débil] ↩
Neurology 2015: Diabetes mellitus tipo 2 y bioindicadores de neurodegeneración (artículo en inglés) [estudio mecanístico; evidencia sin clasificar] ↩
BMJ Open 2016: El índice cintura-estatura como indicador de “riesgo temprano para la salud”: más simple y más predictivo que usar una “matriz” basada en el IMC y la circunferencia de la cintura (artículo en inglés) [estudio observacional retrospectivo; evidencia muy débil] ↩
Obesity Reviews 2014: La relación cintura a estatura es una mejor herramienta para despistaje que la circunferencia de la cintura y el IMC para los factores de riesgo cardiometabólico: revisión sistemática y metanálisis (artículo en inglés) [evidencia sólida] ↩
Diabetes Care 2001: Diagnosticar resistencia a la insulina en la población general (artículo en inglés) [estudio mecanístico; evidencia sin clasificar] ↩
Diabetologia 1985: Evaluación del modelo de homeostasis: resistencia a la insulina y función de las células beta a partir de las concentraciones plasmáticas de glucosa e insulina en ayunas en el hombre (artículo en inglés) [estudio mecanístico; evidencia sin clasificar] ↩