La dificultad de diagnosticar el síndrome del ovario poliquístico: SOP 4

Diagnosticar el síndrome del ovario poliquístico en adolescentes es especialmente complicado. Cuando empiezan a menstruar (lo que se denomina menarquia), los ciclos son con frecuencia irregulares y no siempre van acompañados de ovulación. En los Estados Unidos la edad media de la menarquia es de 12,4 años. Esta fase con ciclos menstruales irregulares dura en muchos casos 2 años o más, y los ciclos se dan por lo general en intervalos de 21 a 45 días (con una media de 32,2 días), una duración bastante similar a los ciclos de 35 días denominados oligomenorrea.
Eso quiere decir que los ciclos menstruales normales de la pubertad y los ciclos menstruales irregulares que ocurren con el SOP tienen una duración bastante parecida. Sobrediagnosticar en este grupo de edad puede provocar sobremedicación y una preocupación innecesaria. Tres años después de la menarquia, el 60-80 % de los ciclos menstruales dura de 21 a 34 días, lo característico de los ciclos normales en mujeres adultas, por lo que entonces ya es más fácil diferenciarlos.
A lo largo de la pubertad hay un aumento fisiológico normal de los niveles de testosterona, que llegan a su valor máximo varios años después de la menarquia. No es posible diferenciar niveles particularmente altos con análisis de sangre debido a que los niveles normales no están bien definidos en la adolescencia. Por ejemplo, el aumento de la testosterona causa un problema corriente como el acné durante la adolescencia, pero luego mejora o desaparece al llegar a la edad adulta. Esta fase pasajera en la que aumenta el acné no predice si se sufrirá la enfermedad en el futuro.
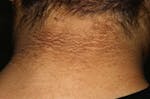


La acantosis nigricans es una mancha oscura y aterciopelada, generalmente en el cuello o en los pliegues del cuerpo. Esta manifestación clínica es frecuente, se considera propia de una fuerte resistencia a la insulina y aparece a menudo en personas con diabetes de tipo 2. La gravedad de la acantosis nigricans está relacionada directamente con la intensidad de la resistencia a la insulina. Cuanto mayor sea la resistencia a la insulina, más grandes y más oscuras serán las manchas en la piel.
También es difícil diagnosticar los ovarios poliquísticos en la adolescencia. Las ecografías transvaginales (en las que se introduce una sonda para realizar la ecografía en la vagina) proporcionan las imágenes más nítidas del ovario. Sin embargo, por lo general no se hace en el caso de chicas adolescentes, lo que dificulta más el diagnóstico radiológico. Dicho esto, en los estudios realizados, entre el 26 y el 54 % de las adolescentes asintomáticas presentaban ovarios poliquísticos cuando se les hicieron pruebas con ecografías.
Los tres criterios usados para diagnosticar el SOP: hiperandrogenismo, ciclos irregulares y ovarios poliquísticos se pueden dar durante una pubertad normal. Hay que tener especial cuidado al etiquetar a una paciente con SOP, y a menudo puede ser sensato esperar a que acabe la adolescencia para hacer el diagnóstico, ya que no es una afección que se deba tratar con urgencia. Sin embargo, si es evidente que hay signos de diabetes de tipo 2 u obesidad, habrá que tratar estas afecciones.
Se sabe que la obesidad por sí misma está relacionada con un aumento de los niveles de insulina, y este efecto aumenta al comienzo de la pubertad. Por ejemplo, durante la etapa Tanner III (comienzo de la pubertad), el 93,8 % de las preadolescentes con obesidad tienen niveles altos de testosterona, frente a un 0 % en las que no tienen obesidad. La insulina en ayunas es más de tres veces mayor en el grupo con obesidad. Este efecto también se observa durante la adolescencia tardía y en la edad adulta, pero no hay una diferencia tan apreciable.


Diagnóstico diferencial
El hiperandrogenismo y los ovarios poliquísticos no son exclusivos del SOP, así que hay que descartar otros cuadros clínicos parecidos. Aunque son infrecuentes, pueden ser graves y se necesitan tratamientos totalmente diferentes, por lo que es importante diferenciarlos. La lista de cuadros clínicos similares es la siguiente:
- Embarazo
- Exceso de prolactina
- Enfermedad tiroidea
- Hiperplasia suprarrenal
- Síndrome de Cushing
- Tumores productores de andrógenos
- Provocado por medicamentos
El SOP solo se puede diagnosticar cuando se hayan descartado los demás problemas habiendo usado el historial médico, una exploración física o un análisis de laboratorio. Veamos algunos de estos casos clínicos:
Embarazo
El embarazo es con diferencia la causa más común de irregularidades menstruales. Lógicamente, asegurarse con una sencilla prueba de embarazo, ya sea en casa o en un laboratorio, es obligatorio en el proceso diagnóstico del SOP. Sería ridículo pasar por alto un diagnóstico tan sencillo.
Hiperprolactinemia
La hiperprolactinemia es el exceso de la hormona prolactina en sangre. En circunstancias normales la glándula pituitaria en el cerebro segrega la prolactina, que permite a los mamíferos producir leche, inclusive a los humanos. La prolactina aumenta generalmente al final del embarazo para que los pechos se desarrollen de forma adecuada.
Hay una gran cantidad de afecciones que pueden causar hiperprolactinemia, entre ellas las enfermedades crónicas de riñón o hígado, medicamentos o la enfermedad tiroidea. Otra enfermedad frecuente es un tumor pequeño (microadenoma) de la glándula pituitaria que puede segregar excesiva prolactina en la sangre y que se diagnostica determinando el nivel de prolactina en sangre.
Un nivel alto de prolactina puede inhibir el estrógeno y causar irregularidades menstruales y problemas para ovular. Puede asemejarse a los síntomas del SOP. Otros síntomas que pueden ayudar a diferenciar la enfermedad son el crecimiento de los pechos y una producción anormal de leche.
Trastornos tiroideos
La tiroides es una pequeña glándula situada en la parte delantera del cuello. Segrega la hormona tiroidea, la cual controla muchos aspectos del metabolismo. Un trastorno debido a una disminución de la hormona tiroidea puede ocasionar un aumento de peso, irregularidades menstruales, infertilidad y caida del cabello, por eso se puede confundir con el SOP. Se deben realizar pruebas de hormonas tiroideas en sangre (tirotropina, T3, T4) para descartar esta afección, que es fácilmente tratable.
Hiperplasia suprarrenal congénita no clásica (HSC no clásica)


La HSC no clásica es una afección genética de escasa incidencia que presenta manifestaciones clínicas de hiperandrogenismo similares a las del SOP y que se suele dar en adolescentes y mujeres jóvenes. Normalmente los andrógenos se producen tanto en los ovarios como en la superficie (corteza) de las glándulas suprarrenales. De forma infrecuente, la HSC no clásica causa que las glándulas suprarrenales hiperproduzcan andrógenos y un síndrome que recuerda al SOP, con menstruación irregular, hirsutismo y acné. Se usan análisis de sangre, concretamente la respuesta de la 17 OH-progesterona a la estimulación con ACTH (ormona adrenocorticotropa o corticotropina) para distinguir si se trata de HSC no clásica o SOP.
Síndrome de Cushing
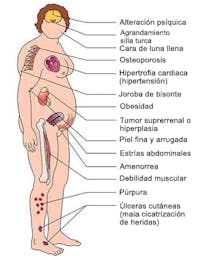
El síndrome de Cushing es causado por una larga exposición a un nivel alto de la hormona cortisol. En ciertos casos, hay tumores que pueden segregar cortisol en exceso, y en otras ocasiones se usa cortisol sintético (prednisona) como medicación para el tratamiento de enfermedades autoinmunes (asma, lupus) y en trasplantes para inhibir el sistema inmunitario. Unos niveles altos de cortisol pueden causar un aumento de peso, irregularidades menstruales e infertilidad, síntomas que pueden hacer que se confunda con el SOP.
La presencia de otros síntomas, como una distribución característica de la grasa (joroba de bisonte), estrías, reducción del grosor de la piel, debilidad y atrofia muscular, reducción de resistencia a las infecciones, disminución de la densidad ósea y grave disfunción psiquiátrica y cognitiva puede ayudar a diferenciarlo del SOP. Con un análisis de sangre se pueden detectar niveles altos de cortisol y distinguir esta enfermedad del SOP.
Exceso de andrógenos (provocado por medicamentos/tumores)
Los tumores en las glándulas suprarrenales o en los ovarios pueden segregar un exceso de andrógenos, ocasionando hirsutismo, hipertrofia del clítoris, una voz más grave y calvicie de patrón masculino. Estos tumores se dan con muy poca frecuencia, pero son potencialmente mortales. La edad media de diagnóstico es de 23,4 años, lo que coincide considerablemente con el SOP. Los tumores por lo general producen niveles mucho mayores de andrógenos que el SOP, por lo que causan síntomas mucho más graves. Para hacer el diagnóstico de ese tipo de tumores puede ser necesario realizar una TAC abdominal.
También puede darse un exceso de andrógenos causado por medicamentos en las personas que usan testosterona a escondidas, principalmente para el rendimiento deportivo. Ya que las pacientes no siempre admiten haberla usado, el médico debe buscar en todo momento posibles indicios antes de hacer el diagnóstico.
Epidemiología
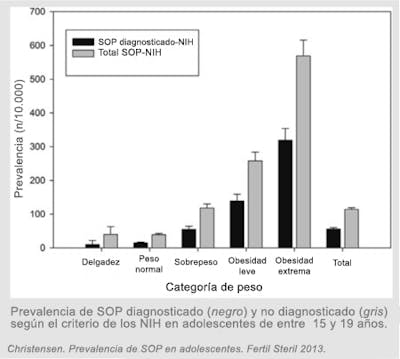
De acuerdo al criterio de 1990 de los Institutos Nacionales de Salud de Estados Unidos (NIH), la prevalencia del SOP oscila entre un 6 y un 9 %, con una tasa sorprendentemente similar en todo el mundo a pesar de la disparidad en las tasas de obesidad. La prevalencia del SOP es el doble cuando se utiliza el criterio más amplio de Rotterdam en vez del antiguo criterio de los NIH. Por eso, los cálculos recientes de la prevalencia del SOP indican que afecta al 15-20 % de las mujeres, lo que lo convierte por mucho en la afección endocrina más frecuente en mujeres jóvenes. Aproximadamente 1 de cada 15 mujeres en Estados Unidos, sin criterio específico de selección, están afectadas en proporciones similares a España, Grecia y el Reino Unido, lo que parece indicar que hay unos 105 millones de mujeres en el mundo con este problema.
Estudios con gemelas muestran que hay una evidente influencia genética en los niveles de insulina en ayunas, el índice de masa corporal y los niveles de andrógenos. Un estudio a gran escala en los Países Bajos que comparó grupos de gemelas y de mellizas, descubrió que aproximadamente el 70 % de los casos de SOP se pueden atribuir a influencias genéticas. Esto es comparable al cálculo de un 70 % de obesidad relacionada con la genética. Por esta razón es probable que los genes influyan en la predisposición general tanto a la obesidad como al SOP.
Ambas afecciones se transmiten de forma hereditaria. Las hermanas de pacientes con diabetes de tipo 2 tienen más probabilidades de presentar síntomas, y se calcula que un 22 % cumplen el criterio de diagnóstico completo. Un porcentaje de las hermanas aun mayor, un 24 %, tenían hiperandrogenismo pero con ciclos menstruales regulares, lo que probablemente indique que también tenían un SOP leve. Las madres de las pacientes con SOP tienen niveles más altos de andrógenos, resistencia a la insulina y síndrome metabólico. Sus padres, hijos o hermanos, ya sean varones o mujeres, tienen más probabilidades de presentar signos de resistencia a la insulina. A pesar de esta fuerte disposición genética, no se ha identificado a un solo gen como el factor causante, lo que indica que el SOP es una compleja afección genética con varios genes que contribuyen con pequeños grados de riesgo.
Además del sufrimiento humano, la carga económica del SOP es enorme. Se calcula que en los Estados Unidos se gastaron 4 mil millones de dólares en costes de atención sanitaria. El SOP es una de las principales causas de infertilidad y de fecundación in vitro, una industria de miles de millones de dólares. Las mujeres con SOP que quedan embarazadas tienen un mayor riesgo de complicaciones obstétricas como diabetes gestacional, hipertensión gestacional y preeclampsia.El SOP está relacionado con muchas enfermedades que no forman parte del criterio de diagnóstico. Quizá lo más importante es tener antecedentes de aumento de peso, algo que con frecuencia precede el diagnóstico. El 28,3 % de las mujeres con obesidad remitidas a un hospital fueron diagnosticadas con SOP. También se ha probado que bajar de peso reduce la testosterona, mejora la resistencia a la insulina y reduce el hirsutismo (hablaremos sobre esto más adelante). El SOP es más frecuente cuanto mayor es la obesidad, pero el efecto es bastante reducido.
También se recomienda hacer pruebas de diabetes de tipo 2 de forma regular. Solo midiendo la glucosa en ayunas es posible pasar por alto el diagnóstico de hasta el 80 % de las pacientes con prediabetes y el 50 % de las pacientes con diabetes. Esto hace que se pierda la oportunidad de detectar la enfermedad en la fase inicial e intervenir con cambios de hábitos y así evitar daños orgánicos. Las recomendaciones actuales aconsejan que hay que examinar a las mujeres con SOP usando una prueba oral de tolerancia a la glucosa cada 3-5 años. Si hubiera otros factores de riesgo, se tiene que hacer de forma anual.
Otros aspectos importantes a valorar son el tabaquismo y el bienestar psíquico. Tanto la depresión como la ansiedad son frecuentes en las pacientes con SOP, y hay que mantenerse muy atento.
Las pacientes con SOP tienen el doble de riesgo de ser hospitalizadas que las que no tienen la enfermedad. El SOP está asociado con la obesidad, la diabetes de tipo 2, la hipertensión y los accidentes cerebrovasculares. El aumento de diabetes de tipo 2 y el síndrome metabólico hace que las mujeres tengan un mayor riesgo de sufrir ataques cardíacos, accidentes cerebrovasculares y cáncer más adelante en la vida. Por eso esta factura de 4 mil millones de dólares probablemente subestima de forma considerable el costo financiero total de esta enfermedad en comparación con el sufrimiento que causa. En comparación, esto es tres veces más que el coste total de hepatitis C, otro problema de salud pública significativo.
Para intentar entender el tratamiento adecuado para el SOP es necesario entender la causa de fondo de la enfermedad. Con sus estrechos vínculos con la obesidad y la diabetes de tipo 2, el SOP ha emergido claramente como una enfermedad metabólica, más que como una simple afección reproductiva, así que lo mejor es empezar por entender su vínculo con la obesidad.
Videos con el Dr. Jason Fung
Más
Cómo revertir el SOP comiendo bajo en carbohidratos
Pruébalo
Bajos carbohidratos para principiantes
Guía para el ayuno intermitente
Ayuno para principiantes (curso en video)
El Dr. Fung tiene su propio blog en idmprogram.com. También publica frecuentemente en Twitter.
Su libro El Código de la Obesidad es disponible en Amazon.
Su libro La guía completa del ayuno también está disponible en Amazon. Ahora tiene un nuevo libro The Diabetes Code, el cual está disponible en Amazon en inglés.























