Síndrome del ovario poliquístico e hiperandrogenismo: SOP 7
En un caso clínico del año 2000 se describió a una mujer de 24 años que acudió a sus médicos con algunos síntomas poco corrientes. Mientras hacía ejercicio, sufrió un ataque epiléptico generalizado sin tener ningún antecedente de epilepsia. En los seis meses anteriores, había estado muy cansada y tuvo episodios de temblores, visión borrosa y confusión. Pudo controlar esos síntomas al consumir algo de comida.
Tras realizar una investigación, se descubrió que tenía un tumor de páncreas poco frecuente que segrega insulina y que se denomina insulinoma. Este tumor segregaba una cantidad enorme de insulina de forma inapropiada, lo que provocaba que la glucemia cayera a niveles muy bajos, hasta 1,6 mmol/L tras pasar la noche sin comer. Tenía demasiada insulina en su organismo.
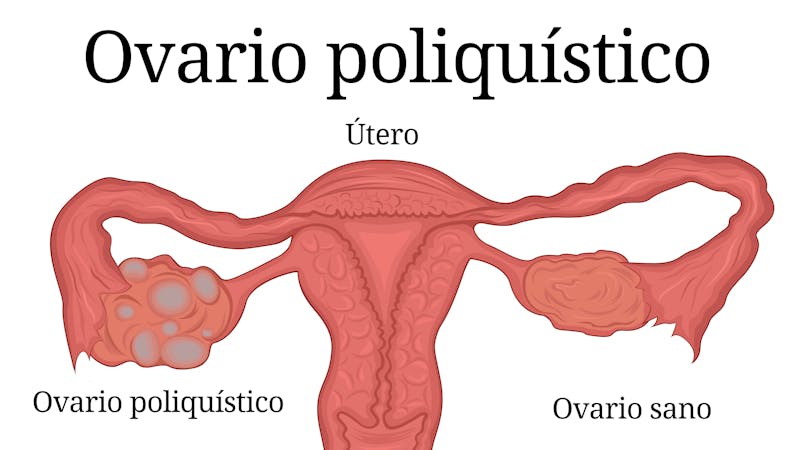
Cuando le hicieron más preguntas, también señaló que tenía acné, hirsutismo y que los periodos se habían vuelto muy irregulares, de entre 40 a 44 días durante el año anterior. Una ecografía reveló que tenía ovarios poliquísticos y con un análisis de sangre detectaron niveles altos de testosterona, lo que sirvió para diagnosticarle el SOP. Su índice de masa corporal era normal y no tenía sobrepeso.
Una resonancia magnética mostró una masa tumoral de 2 cm en el páncreas que le fue extirpada quirúrgicamente sin complicaciones. Cuatro meses después de la exitosa operación, volvió a tener ciclos regulares de 28 días, perdió 4 kg (8,8 lb) y el acné y el hirsutismo desaparecieron. Los análisis de sangre mostraron que los niveles de insulina y de testosterona se habían normalizado.
Este caso proporciona una información de mucho valor sobre la relevancia causal que tienen el exceso de insulina y el SOP en el aumento de peso. Hubo estudios anteriores que ya habían dejado entrever su importancia. En uno de ellos se observaron niveles altos de insulina en el 75 % de las mujeres obesas y en el 30 % de las mujeres no obesas. A medida que los niveles de insulina aumentan, también lo hacen las tasas de obesidad, los ciclos menstruales irregulares y los niveles de testosterona en sangre. Al estudiar enfermedades, la información más importante es la etiología, la causa de la enfermedad. Si no entiendes qué causa el problema, es muy difícil planificar una terapia con posibilidades razonables de éxito. El vínculo con la obesidad parece indicar que un exceso de insulina puede ser un factor importante en la aparición del SOP.


Ten en cuenta los tres principales síntomas del SOP:
- Hiperandrogenismo
- Irregularidades menstruales
- Ovarios poliquísticos
Testosterona
Los fundamentos hormonales del SOP se empezaron a entender en la década de 1950 con el desarrollo del radioinmunoanálisis, que hizo posible medir diversos niveles hormonales. En la década de 1960 y 1970, las investigaciones se centraron en la hormona luteinizante (LH) y la hormona foliculoestimulante (FSH), reguladoras clave para un ciclo menstrual normal. Durante muchos años, se consideró que una proporción anormal de LH y FSH era suficiente para diagnosticar SOP. En la década de 1980, se descubrió que la testosterona era el principal andrógeno causante de la mayoría de los problemas.
La testosterona se produce de forma normal en los ovarios y en las glándulas suprarrenales, unas pequeñas glándulas situadas encima de los riñones. Además de los andrógenos, las glándulas suprarrenales también producen otras hormonas, como el cortisol, la adrenalina y la aldosterona.



Una vez que supimos que el exceso de producción androgénica causa la mayoría de los síntomas del SOP, el siguiente paso fue descubrir que órgano era responsable de esta hiperproducción. Solo había dos posibilidades: los ovarios o las glándulas suprarrenales. En una situación normal, los ovarios y las glándulas suprarrenales contribuyen de igual forma a la síntesis de testosterona. En el año 1989 se realizaron estudios que demostraron que los ovarios son la principal fuente de hiperproducción de testosterona en las mujeres con SOP. En concreto, las causantes son las células tecales de los ovarios.
Otra serie de indicios de evidencias señalaban a los ovarios como la fuente del exceso de testosterona en el SOP. La primera descripción moderna del SOP, realizada por Stein y Levanthal, también demostró que extirpar de forma quirúrgica una cuña del ovario (resección cuneiforme del ovario) con frecuencia lograba que recuperasen la ovulación y los ciclos menstruales normales. Eso solo es posible si la fuente del exceso de andrógenos son los ovarios. A fin de cuentas, si las glándulas suprarrenales fueran las causantes de sintentizar andrógenos de más, no se conseguiría nada al extirpar una pequeña cuña del ovario. El hiperandrogenismo del SOP se debe a una secreción que se produce principalmente en los ovarios y que causa hirsutismo e infertilidad.
La medición directa de los niveles de testosterona en sangre no es parte del criterio de diagnóstico y plantea problemas por tres razones. Primero, los niveles en sangre varían mucho durante el día y según la edad y el estado menstrual. Segundo, incluso en un caso confirmado de SOP, la proporción de la testosterona que producen los ovarios solo aumenta un 60 % respecto al total. Tercero, el exceso de testosterona no es un factor principal en el aumento del efecto de los andrógenos en presencia de SOP (hirsutismo, etc.), sino que se debe a unos niveles insuficientes de la globulina fijadora de hormonas sexuales (SHBG).
Las hormonas no circulan libremente, sino que se desplazan por el torrente sanguíneo unidas a otras proteínas que las acompañan hasta su destino correspondiente. La SHBG es la proteína diseñada para funcionar con la testosterona. Imagina que viajas a Nueva York para una reunión de trabajo. Es difícil llegar al destino a pie. Es lento y mientras caminas te ves tentado a comprar algo en las tiendas. Nunca llegarías a tu destino, así que una solución mejor para desplazarte por Nueva York es ir en un taxi que te lleve directamente a la reunión. En el cuerpo humano ocurre lo mismo.
Las hormonas se desplazan en el torrente sanguíneo acompañadas de proteínas transportadoras. De no ser así, las hormonas “libres” y sin vigilancia irían parando en todos los tejidos para ejercer sus efectos y nunca llegarían al destino previsto. La testosterona sintetizada en el ovario podría parar en el hígado, los riñones y el tejido adiposo antes de llegar a su destino, la piel. Una solución mejor es que las hormonas vayan con proteínas fijadoras que las transportan directamente al órgano de destino. Esto ocurre con la mayoría de las hormonas del cuerpo humano.
Estas proteínas transportadoras son específicas de cada hormona. Por ejemplo, la hormona tiroidea solo es transportada por la globulina fijadora de tiroxina (TBG). El término globulina alude a una proteína que tiene forma globular, la forma que tienen muchas de estas proteínas transportadoras. La hormona tiroidea solo puede desplazarse junto con la globulina adecuada (TBG), pero no puede fijarse a la globulina fijadora de hormonas sexuales, p. ej., ya que esta se ocupa de transportar la testosterona.
¿Qué ocurre si las proteínas transportadoras adecuadas no están disponibles? Imagínate que estás en Nueva York justo cuando acaba un partido de béisbol en el estadio de los Yankees. Estás en la calle entre otras 50.000 personas y no hay suficientes taxis. Todos los fans están en la calle dando vueltas o en las tiendas y los bares. Está lleno de gente alrededor estadio, pero en lugar al que van esos fans (su casa) está vacío.



Lo mismo ocurre en el cuerpo. Si no hay suficientes proteínas transportadoras como la SHBG, entonces la testosterona flota con libertad en la sangre, al igual que los fans pululan por las calles cerca del estadio. Los altos niveles de testosterona empiezan a ejercer sus efectos masculinizantes en los órganos adyacentes porque no llega al destino adecuado. Entonces aparece el acné, el vello facial excesivo y la calvicie de patrón masculino. La cantidad de testosterona puede que sea la misma, pero la ausencia de la proteína transportadora SHBG permite que haya un efecto excesivo de estos andrógenos.
Hiperinsulinemia
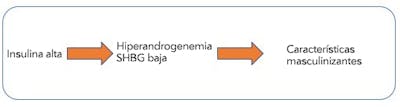
Las mujeres con SOP tienen niveles bajos de las proteínas transportadoras SHBG que se fijan a la testosterona. Esto aumenta el efecto de la testosterona, incluso si los niveles no son particularmente altos. Pero ¿qué causa esta falta de SHBG? La culpa es de un exceso de insulina.
La insulina es el principal regulador de la síntesis de SHBG en el hígado. Cuanta más insulina haya, menor será la producción de SHBG. Esta correlación no solo ocurre en las mujeres, sino también en los hombres. Reducir los niveles de insulina bajando de peso hace que aumente la síntesis de SHBG.
Un estudio poblacional en Suecia confirmó la correlación inversa.Las personas con diabetes de tipo 1, con unos niveles muy bajos de insulina, tenían una SHBG muy alta; las personas con diabetes de tipo 2, con una insulina muy alta, tenían niveles de SHBG muy bajos. La insulina reduce de forma directa la síntesis hepática de SHBG y por ello aumentan los niveles de andrógenos libres biodisponibles. Así pues, un exceso de insulina causa lo siguiente:
- Una hiperproducción de testosterona
- Una reducción de los niveles de SHBG que provoca un aumento del efecto de la testosterona
Ya en 1980 se descubrió que los niveles sanguíneos de insulina y testosterona presentan una asombrosa correlación del 85 %. Estas dos hormonas se mueven casi al unísono, lo que puede ser indicativo de que una hormona estimula de forma directa la otra.
¿Tener niveles altos de testosterona causa niveles altos de insulina? ¿O tener niveles altos de insulina causa niveles altos de testosterona? Unos cuidados estudios con cultivos celulares aislados esclarecieron esta conexión. Al purificar las células ováricas y bañarlas en insulina, aumenta su producción de testosterona de forma considerable. No ocurre lo opuesto: si bañas células en testosterona, no ocurre nada, ya que las células ováricas no producen insulina. El páncreas es el órgano causante de la síntesis y secreción de insulina. Si proporcionas testosterona a voluntarias de un ensayo, la secreción de insulina del páncreas no cambia en absoluto. No hay duda de que la insulina provoca la producción de testosterona, y no al revés.
Los estudios en personas han confirmado que unos niveles altos de insulina aumentan los niveles de andrógenos. Una infusión directa de insulina aumenta de forma apreciable los niveles de andrógenos. Cuanta más insulina le des, mayor será la síntesis de testosterona en el ovario. Incluso 24 horas después de detener la infusión de insulina, los niveles de testosterona seguían altos. El ovario en sí mismo es particularmente rico en receptores de insulina, lo que puede parecer bastante extraño a primera vista. La insulina es una hormona que se asocia de forma más frecuente con la digestión, la glucemia y la grasa corporal. ¿Por qué tienen los ovarios receptores de insulina? La realidad es que existen vías que conectan las funciones reproductivas y el metabolismo en todos los animales. Es un rasgo evolutivo que sigue presente en todos: desde en las moscas de la fruta y los gusanos, hasta en los seres humanos. ¿Por qué?


La respuesta es que todos los animales necesitan saber si hay comida disponible antes de comprometerse a reproducirse. Hacen falta muchos recursos para criar a los hijos, incluidas reservas adecuadas de comida para la madre gestante y el feto. Los adultos pueden sobrevivir con niveles relativamente bajos de energía alimentaria y nutrientes. Por ejemplo, durante la Segunda Guerra Mundial mucha gente sobrevivió con niveles de comida que ahora se consideran totalmente insuficientes.
Los adultos no necesitamos crecer, y por eso necesitamos menos nutrientes. El hígado o los pulmones humanos, por ejemplo, no crecen una vez que alcanzan el tamaño adulto. En tiempos difíciles podemos descomponer las células hepáticas antiguas para crear nuevas células hepáticas. Sin embargo, un bebé debe comer los suficientes nutrientes para crear nuevas células hepáticas. Se puede llegar al mundo pesando solo 3 kg (7 lb), pero se puede acabar creciendo hasta unos 68 kg (150 lb). Además de la energía para las funciones celulares normales, también se debe ganar 63 kg (143 lb) de materia para crear proteínas, células adiposas, órganos internos, músculos, etc. Esta es una tarea que requiere muchos recursos.
Si las personas tuvieran demasiados hijos cuando la comida escasea, ni el bebé ni la madre sobrevivirían. Por eso, los ovarios deben tener información confiable sobre la disponibilidad de alimentos en el mundo exterior. Solo deben ovular cuando la comida esté disponible para sostener el crecimiento del bebé. ¿Cómo pueden estos pobres ovarios saber acerca del mundo exterior si están dentro de la pelvis, sin ojos, oídos ni nariz propia?
La solución es desarrollar sensores de nutrientes que indiquen si hay una disponibilidad abundante de alimentos. La insulina es uno de esos sensores de nutrientes. Si comes, la insulina aumenta, una señal de que hay comida disponible. Los receptores de insulina del ovario captan esa información y proceden a ovular de forma normal. Pero si hay demasiada insulina disponible, el proceso se tuerce.
Unos niveles altos de insulina aumentan la testosterona y disminuyen la SHBG, causando de este modo las características masculinizantes. Al bloquear la insulina se reducen los niveles de testosterona, algo que se puede demostrar de forma experimental con un medicamento llamado Diaxozide. Si se reduce la insulina con otros medicamentos como la metformina o las tiazolidinedionas, también se consigue el mismo efecto de reducción de la testosterona. En las pacientes con SOP, la extirpación quirúrgica de parte de los ovarios corrige el hiperandrogenismo, pero no los niveles altos de insulina.
Es cada vez más evidente que un nivel alto de insulina es el principal factor que estimula una síntesis excesiva de testosterona en los ovarios. Este aumento de andrógenos (hiperandrogenismo) es el causante de las características masculinizantes asociadas al SOP, como el acné y el hirsutismo. Es un gran comienzo para entender la etiología del SOP, pero hay dos características principales más a tener en cuenta. ¿Es la insulina la causante de la falta ovulación y de los ovarios poliquísticos?
Videos con el Dr. Jason Fung
Más
Cómo revertir el SOP comiendo bajo en carbohidratos
Pruébalo
Bajos carbohidratos para principiantes
Guía para el ayuno intermitente
Ayuno para principiantes (curso en video)
El Dr. Fung tiene su propio blog en idmprogram.com. También publica frecuentemente en Twitter.
Su libro El Código de la Obesidad es disponible en Amazon.
Su libro La guía completa del ayuno también está disponible en Amazon. Ahora tiene un nuevo libro The Diabetes Code, el cual está disponible en Amazon en inglés.























