Diabetes y mujeres con barba: SOP 2

El síndrome del ovario poliquístico (SOP) solo se ha considerado una enfermedad en el último siglo, pero en realidad es un trastorno antiguo. Descrito originalmente como curiosidad ginecológica, ha evolucionado hasta ser uno de los trastornos endocrinos más frecuentes en mujeres jóvenes, afectando a múltiples sistemas de órganos.
En la antigua Grecia, el padre de la medicina moderna, Hipócrates (460 a. C.- 377 a. C.), describió “mujeres cuya menstruación es menor de tres días o exigua, que son robustas, con una complexión saludable y apariencia masculina; pero no están preocupadas por tener hijos ni se quedan embarazadas”. Esta descripción del SOP no solo existió en la antigua Grecia, sino que se encuentra también en textos médicos antiguos en todo el mundo.
Sorano de Éfeso (c.98-138 d. C.), de cerca de la actual Turquía, observó “que la mayoría de estas (mujeres) que no menstrúan son bastante robustas, como mujeres masculinas y estériles”. El cirujano barbero y obstetra francés del renacimiento, Ambroise Paré (1510-1590 d.C.) señaló que muchas mujeres infértiles con menstruación irregular son “fornidas, o mujeres masculinas; por ello su voz es fuerte y grande, semejante a la de un hombre, y les sale barba”. Es una descripción bastante precisa de un doctor que según parece puede cortarte el pelo, cortarte una pierna y asistir partos.
El científico italiano Antonio Vallisneri vinculó estas características masculinizantes con la forma anormal de los ovarios con una sola enfermedad. Describió a varias mujeres campesinas casadas e infértiles cuyos ovarios eran brillantes, con una superficie blanca y el tamaño de un huevo de paloma.
En 1921, Achard y Thiers describieron un síndrome cuyas principales características incluían rasgos de masculinización (acné, calvicie, retroceso de la línea del cabello, exceso de vello facial) y diabetes de tipo 2. Más casos en 1928 consolidaron el vínculo entre lo que hoy se llama SOP con la diabetes de tipo 2 y fue descrito en el clásico artículo “Diabetes de las mujeres con barba”.
Una observación detallada ya había mostrado a estos astutos médicos un síndrome cuyas principales características incluyen irregularidades en la menstruación (que ahora se sabe que son ciclos anovulatorios), infertilidad, rasgos masculinos (crecimiento de pelo) y robustez (obesidad) relacionados con la diabetes de tipo 2. La única característica esencial que pasaron por alto de la definición moderna del SOP fueron los múltiples quistes en el ovario, debido a la falta de imagenología simple y no invasiva.


La era moderna
Los Dres. Stein y Leventhal marcaron el inicio de la era moderna del SOP en 1935 con su descripción de siete mujeres con todos las características de diagnóstico actuales: rasgos masculinizantes, menstruacción irregular y ovarios poliquísticos. El avance ocurrió al establecer una conexión entre la falta de menstruacción con la presencia de ovarios agrandados y unificarlo en un solo síndrome: SOP. En aquel entonces, la detección de ovarios quísticos agrandados era difícil, y Stein y Leventhal lo consiguieron con observación quirúrjica directa (laparatomía) o usando una ya extinta técnica de rayos X llamada pneumoroentgenografía. Este procedimiento implicaba hacer una incisión abdominal para introducir aire y después tomar los rayos X. Entonces se podía ver la sombra del ovario agrandado. Sin embargo, en una era anterior a los antibióticos efectivos, este era un procedimiento peligroso.
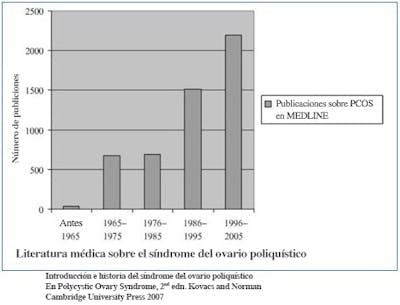
El Dr. Stein planteó la hipótesis de que un indeterminado desequilibrio hormonal causaba que los ovarios se volvieran quísticos y propuso que eliminar de forma quirúrgica una cuña del ovario podía ayudar a revertir el síndrome. Y de hecho, esta tosca cirugía funcionó. Todas las siete mujeres empezaron a menstruar de nuevo e incluso dos se quedaron embarazadas. Con sus principales características definidas, el interés por el SOP aumentó como se refleja por el gran aumento de artículos sobre SOP en la literatura médica.
De forma subsecuente, los Dres. Stein y Leventhal llevaron a cabo una resección ovárica en cuña en otras 75 mujeres con una restablecimiento de los ciclos menstruales en el 90 % de los casos y la recuperación de la fertilidad en un 65 %. Definir un síndrome y demarcar un tratamiento razonable fue tal logro, que la enfermedad pesó a conocerse como el síndrome Stein-Leventhal. Con la llegada de las soluciones médicas modernas, particularmente la medicación de citrato de clomífeno, la resección ovárica en cuña apenas se hace hoy en día.
A lo largo de las décadas de 1960 y 1970, la mejora de las técnicas de radioinmunoanálisis permitieron una detección más sencilla de las anormalidades hormonales típicas del SOP. La apariencia masculina era causada principalmente por un exceso de hormonas masculinas llamadas andrógenos, de las cuales la testosterona es la más conocida. El diagnóstico biomecánico del SOP es problemático porque los niveles andrógenos solo están elevados modestamente y son poco confiables debido a su variación a lo largo del día y a lo largo del ciclo menstrual. Sin embargo, el efecto de demasiados andrógenos es obvio en la masculinización de los rasgos de estas mujeres (acné, calvicie de patrón masculino, crecimiento de vello facial), pero medir estos andrógenos no es tan útil para el diagnóstico del SOP como podrías haber pensado.
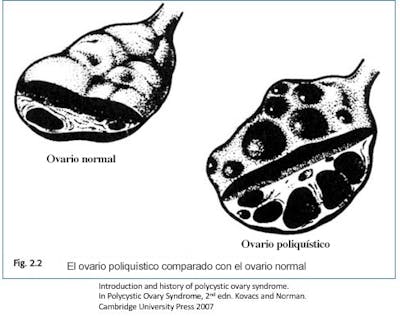


En la década de 1980, la disponibilidad en aumento de ultrasonidos en tiempo real revolucionó el diagnóstico del SOP. La laparotomía ya no era necesaria para confirmar el agrandamiento de los ovarios. En 1981, Swanson estandarizó la definición de ovarios poliquísticos con ultrasonido, permitiendo a los investigadores comparar casos fácilmente. Un mayor perfeccionamiento incluyó la introducción de ultrasonido transvaginal, muy superior para detección de quistes ováricos. Esta tecnología pronto dejó claro que muchas mujeres por lo demás normales también tenían múltiples quistes en los ovarios. Casi ¼ de la población tenía ovarios poliquísticos sin ningún otro síntoma. Así que es importante distinguir entre la mera presencia de ovarios poliquísticos y el síndrome del ovario poliquístico (SOP).
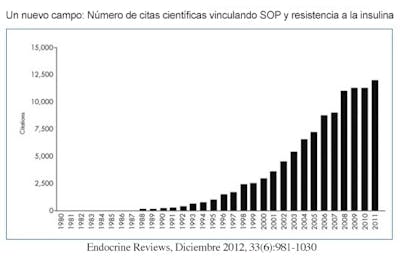
La década de 1980 también vio una revolución en nuestra comprensión de la causa subyacente del SOP. Originalmente se había pensado que estaba causado por una exposición excesiva de los fetos femeninos a andrógenos, pero esta hipótesis fue finalmente refutada. En su lugar, los estudios vincularon cada vez más el SOP con la resistencia a la insulina y la hiperinsulinemia. El prefijo “hiper” significa “demasiado”, y el sufijo “-emia” significa “en la sangre”, por lo que la palabra “hiperinsulinemia” significa literalmente “demasiada insulina en la sangre”.
El síndrome seguía siendo conocido por multitud de nombres: trastorno de ovarios poliquísticos, síndrome de ovarios poliquísticos, androgenismo ovárico funcional, hiperandrogénico, anovulación crónica, síndrome de ovario poliquístico, síndrome dismetabólico ovárico, síndrome de ovario poliquístico esclerótico y más. Esto obstaculizó de forma significativa el progreso científico, ya que los investigadores no siempre sabían si estaban hablando de la misma enfermedad.
La estandarización de estos términos era necesaria para avanzar hacia una identificación y diagnóstico adecuados. El primer paso lo tomó en 1990 el Congreso sobre el SOP de los Institutos Nacionales de Salud Infantil y Desarrollo Humano (NICHD). En ese congreso, el criterio de consenso incluyó específicamente:
- Evidencia de exceso de andrógenos (sintomático o biomecánico) y
- Ciclos ovulatorios escasos o inexistentes de forma persistente.
Ya que todos estos síntomas no son específicos del SOP, también habría que descartar otras enfermedades. El denominado criterio de los NIH fue un enorme paso adelante. La clasificación adecuada permitió la colaboración internacional entre universidades e investigadores. Resulta interesante que el criterio de los NIH no requiere evidencia de ovarios poliquísticos, lo que obviamente es un problema al tratarse de una enfermedad conocida como síndrome del ovario poliquístico.


En 2003, el segundo congreso internacional sobre el SOP se llevó a cabo en Rotterdam, en los Países Bajos. Se añadieron dos innovadores rasgos al criterio de consenso ahora llamado criterio de Rotterdam. Primero, corrigió el aparentemente obvio error, y mencionó que las pacientes de síndrome de ovario poliquístico realmente pueden tener ovarios poliquísticos. Tan solo tomó 14 años corregir ese pequeño error.
En segundo lugar, se reconoció que el SOP representa un espectro de enfermedad en el que no todos los síntomas aparecen en todas las pacientes. Por lo que solo se necesitan dos de tres criterios para clasificar las pacientes como SOP. Esto incluye:
Hiperandrogenismo, del prefijo “Hiper”, con el significado de “demasiado” y el sufijo “-ismo”, con el significado de “un estado de”. El hiperandrogenismo es literalmente un estado de demasiados andrógenos.
Oligoanovulación, el prefijo “oligo”, con el significado de “pocos” y “a”, con el significado de “ausencia de”. Este término significa que hay pocos o no hay ciclos menstruales ovulatorios
Ovarios poliquísticos
En 2006, la Androgen Excess Society (AES) realizó un mayor refinamiento del criterio, y recomendó que el hiperandrogenismo fuera considerado el sello distintivo clínico y biomecánico del SOP. Sería la condición indispensable del SOP. Sin evidencia de hiperandrogenismo, simplemente no se puede diagnosticar. Este perfeccionamiento centró a los investigadores y doctores en la causa subyacente de la enfermedad, en vez de la simple presencia o ausencia de ovarios poliquísticos. El criterio de Rotterdam consideró los tres elementos principales iguales.
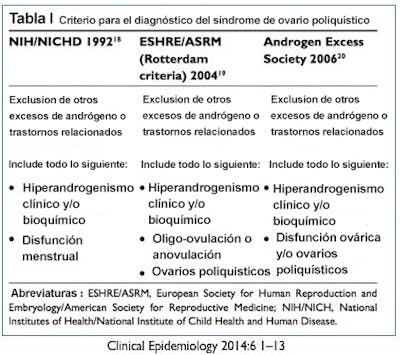


El criterio de los NIH, siendo algo más antiguo, apenes se usa hoy en día. En 2012, un grupo de expertos de los NIH recomendó que se usara el criterio de Rotterdam para el diagnóstico. Las recomendaciones de AES de 2006 también se usan frecuentemente en la actualidad, siendo bastante similares que el criterio de Rotterdam.
Es importante señalar aquí que aunque la obesidad, la resistencia a la insulina y la diabetes de tipo 2 se encuentran frecuentemente en asociación con el SOP, no son parte del criterio de diagnóstico.
Más
Cómo revertir el SOP comiendo bajo en carbohidratos
Pruébalo
Bajos carbohidratos para principiantes
Guía para el ayuno intermitente
Ayuno para principiantes (curso en video)
El Dr. Fung tiene su propio blog en idmprogram.com. También publica frecuentemente en Twitter.
Su libro El Código de la Obesidad está disponible en Amazon.
Su libro La guía completa del ayuno también está disponible en Amazon. Ahora tiene un nuevo libro The Diabetes Code, el cual está disponible en Amazon en inglés.



